中国全科医学 ›› 2025, Vol. 28 ›› Issue (29): 3608-3618.DOI: 10.12114/j.issn.1007-9572.2025.0205
所属专题: 社区卫生服务最新研究合辑
中国康复医学会社区康复工作委员会
收稿日期:2025-06-10
修回日期:2025-07-10
出版日期:2025-10-15
发布日期:2025-08-26
基金资助:Community Rehabilitation Working Committee of Chinese Rehabilitation Medical Association
Received:2025-06-10
Revised:2025-07-10
Published:2025-10-15
Online:2025-08-26
摘要: 老年人睡眠不良与多种健康结局密切相关,基层医疗卫生机构若在现有的老年人健康管理基础上强化睡眠健康与康复管理,将有助于预防、延缓诸多老年慢性疾病的发生与发展,从而节约大量医疗资源。然而,目前基层医疗卫生机构尚未建立完善的睡眠健康与康复管理体系。为填补这一领域空白,由中国康复医学会社区康复工作委员会牵头发起,联合国内多家机构的专家学者共同制订《社区老年人睡眠健康与康复管理中国专家共识(2025年版)》。该共识立足于睡眠康复相关领域的循证医学证据,结合多学科专家临床实践经验、我国基层康复资源情况及未来基层医疗发展趋势,围绕老年人的睡眠生理变化、基层睡眠健康与康复管理目标与要求、康复筛查与评估、康复管理内容、康复管理流程等方面形成共识性意见。本共识的发布对推动基层医疗卫生机构规范开展老年人睡眠健康与康复管理工作具有重要意义。
中图分类号:
| 睡眠质量指标 | 新生儿/婴儿早期(0~3个月) | 婴儿期(4~11个月) | 幼儿期(1~2岁) | 学龄前儿童(3~5岁) | 学龄儿童(6~13岁) | 青少年(14~17岁) | 青年期(18~25岁) | 成年期(26~64岁) | 老年期(≥65岁) |
|---|---|---|---|---|---|---|---|---|---|
| 睡眠连续性指标 | |||||||||
| 入睡潜伏期(min) | √:≤30 ○:31~45 ×:>45 | √:≤30 ○:31~45 ×:>45 | √:≤30 ○:31~45 ×:>45 | √:≤30 ○:31~45 ×:>45 | √:≤30 ○:31~45 ×:>45 | √:≤30 ○:31~45 ×:>45 | √:≤30 ○:31~45 ×:>45 | √:≤30 ○:31~60 ×:>60 | |
| 夜间觉醒次数(次) | √:0~1 ○:2~3 ×:≥4 | √:0~1 ○:2~3 ×:≥4 | √:0~1 ○:2~3 ×:≥4 | √:0~1 ○:2 ×:≥3 | √:0~1 ○:2~3 ×:≥4 | √:0~1 ○:2~3 ×:≥4 | √:0~2 ○:3 ×:≥4 | ||
| WASO(min) | √:≤20 ○:21~50 ×:>50 | √:≤20 ○:21~40 ×:>40 | √:≤20 ○:21~50 ×:>50 | √:≤20 ○:21~40 ×:>40 | √:≤20 ○:21~40 ×:>40 | √:≤30 ×:>30 | |||
| 睡眠效率(%) | √:≥85 ○:75~84 ×:<75 | √:≥85 ○:75~84 ×:<75 | √:≥85 ○:75~84 ×:<75 | √:≥85 ○:75~84 ×:<75 | √:≥85 ○:75~84 ×:<75 | √:≥85 ○:65~84 ×:<65 | √:≥85 ○:75~84 ×:<75 | √:≥85 ○:75~84 ×:<75 | |
| 睡眠结构指标 | |||||||||
| REM睡眠比例(%) | √:>40 ○:21~40 ×:≤20 | ○:>10 ×:≤10 | ○:>10 ×:≤10 | ○:>10 ×:≤10 | ○:>10 ×:≤10 | ○:≤40 ×:>40 | √:21~30 ○:≤20或31~40 ×:>40 | ○:≤40 ×:>40 | |
| N1睡眠比例(%) | ○:≤20 ×:>20 | ○:≤20 ×:>20 | √:≤5 ○:6~20 ×:>20 | √:≤5 ○:6~20 ×:>20 | √:≤5 ○:6~20 ×:>20 | √:≤5 ○:6~20 ×:>20 | ○:≤25 ×:>25 | ||
| N2睡眠比例(%) | ○:≤80 ×:>80 | ○:≤80 ×:>80 | ○:≤80 ×:>80 | ○:≤80 ×:>80 | ○:≤80 ×:>80 | ○:≤80 ×:>80 | ○:≤80 ×:>80 | ||
| N3睡眠比例(%) | ○:>10 ×:≤10 | ○:>10 ×:≤10 | ○:>10 ×:≤10 | √:20~25 ○:11~20或≥26 ×:≤10 | √:20~25 ○:6~20或≥26 ×:≤5 | ○:>5 ×:≤5 | √:16~20 ○:6~15或≥20 ×:≤5 | ||
| 小睡相关指标 | |||||||||
| 每日小睡次数(次) | ○:0~3 ×:≥4 | √:0 ○:1 ×:≥2 | √:0~1 ○:2 ×:≥3 | √:0 ○:1~2 ×:≥3 | ○:0~3 ×:≥4 | ○:0~3 ×:≥4 | |||
| 小睡时长(min) | √:≤20 ○:21~120 ×:>120 | ○:≤100 ×:>100 | ○:≤100 ×:>100 | ○:≤100 ×:>100 | |||||
| 每周小睡频率(d) | ○:0~2 ×:3~7 | √:0 ×:1~7 | √:0 ×:1~7 | ||||||
表1 不同年龄段良好睡眠质量的判定指标参考范围
Table 1 Reference criteria for determining good sleep quality across different age groups
| 睡眠质量指标 | 新生儿/婴儿早期(0~3个月) | 婴儿期(4~11个月) | 幼儿期(1~2岁) | 学龄前儿童(3~5岁) | 学龄儿童(6~13岁) | 青少年(14~17岁) | 青年期(18~25岁) | 成年期(26~64岁) | 老年期(≥65岁) |
|---|---|---|---|---|---|---|---|---|---|
| 睡眠连续性指标 | |||||||||
| 入睡潜伏期(min) | √:≤30 ○:31~45 ×:>45 | √:≤30 ○:31~45 ×:>45 | √:≤30 ○:31~45 ×:>45 | √:≤30 ○:31~45 ×:>45 | √:≤30 ○:31~45 ×:>45 | √:≤30 ○:31~45 ×:>45 | √:≤30 ○:31~45 ×:>45 | √:≤30 ○:31~60 ×:>60 | |
| 夜间觉醒次数(次) | √:0~1 ○:2~3 ×:≥4 | √:0~1 ○:2~3 ×:≥4 | √:0~1 ○:2~3 ×:≥4 | √:0~1 ○:2 ×:≥3 | √:0~1 ○:2~3 ×:≥4 | √:0~1 ○:2~3 ×:≥4 | √:0~2 ○:3 ×:≥4 | ||
| WASO(min) | √:≤20 ○:21~50 ×:>50 | √:≤20 ○:21~40 ×:>40 | √:≤20 ○:21~50 ×:>50 | √:≤20 ○:21~40 ×:>40 | √:≤20 ○:21~40 ×:>40 | √:≤30 ×:>30 | |||
| 睡眠效率(%) | √:≥85 ○:75~84 ×:<75 | √:≥85 ○:75~84 ×:<75 | √:≥85 ○:75~84 ×:<75 | √:≥85 ○:75~84 ×:<75 | √:≥85 ○:75~84 ×:<75 | √:≥85 ○:65~84 ×:<65 | √:≥85 ○:75~84 ×:<75 | √:≥85 ○:75~84 ×:<75 | |
| 睡眠结构指标 | |||||||||
| REM睡眠比例(%) | √:>40 ○:21~40 ×:≤20 | ○:>10 ×:≤10 | ○:>10 ×:≤10 | ○:>10 ×:≤10 | ○:>10 ×:≤10 | ○:≤40 ×:>40 | √:21~30 ○:≤20或31~40 ×:>40 | ○:≤40 ×:>40 | |
| N1睡眠比例(%) | ○:≤20 ×:>20 | ○:≤20 ×:>20 | √:≤5 ○:6~20 ×:>20 | √:≤5 ○:6~20 ×:>20 | √:≤5 ○:6~20 ×:>20 | √:≤5 ○:6~20 ×:>20 | ○:≤25 ×:>25 | ||
| N2睡眠比例(%) | ○:≤80 ×:>80 | ○:≤80 ×:>80 | ○:≤80 ×:>80 | ○:≤80 ×:>80 | ○:≤80 ×:>80 | ○:≤80 ×:>80 | ○:≤80 ×:>80 | ||
| N3睡眠比例(%) | ○:>10 ×:≤10 | ○:>10 ×:≤10 | ○:>10 ×:≤10 | √:20~25 ○:11~20或≥26 ×:≤10 | √:20~25 ○:6~20或≥26 ×:≤5 | ○:>5 ×:≤5 | √:16~20 ○:6~15或≥20 ×:≤5 | ||
| 小睡相关指标 | |||||||||
| 每日小睡次数(次) | ○:0~3 ×:≥4 | √:0 ○:1 ×:≥2 | √:0~1 ○:2 ×:≥3 | √:0 ○:1~2 ×:≥3 | ○:0~3 ×:≥4 | ○:0~3 ×:≥4 | |||
| 小睡时长(min) | √:≤20 ○:21~120 ×:>120 | ○:≤100 ×:>100 | ○:≤100 ×:>100 | ○:≤100 ×:>100 | |||||
| 每周小睡频率(d) | ○:0~2 ×:3~7 | √:0 ×:1~7 | √:0 ×:1~7 | ||||||
| PSQI的得分范围 | 睡眠质量评价 | 干预举措 |
|---|---|---|
| PSQI≤5分 | 正常睡眠质量,日间功能不受影响 | 每年常规体检时随访 |
| 6分≤PSQI≤10分 | 轻度睡眠障碍,日间功能影响较小 | 健康教育+睡眠卫生行为干预 |
| 11分≤PSQI≤15分 | 中度睡眠障碍,日间功能明显受限 | 康复治疗+心理干预 |
| PSQI>15分 | 重度睡眠障碍,可能合并其他精神障碍 | 转诊专业机构,制订个体康复计划 |
表2 基于PSQI评分结果的分级管理建议
Table 2 Graded management recommendations based on PSQI score
| PSQI的得分范围 | 睡眠质量评价 | 干预举措 |
|---|---|---|
| PSQI≤5分 | 正常睡眠质量,日间功能不受影响 | 每年常规体检时随访 |
| 6分≤PSQI≤10分 | 轻度睡眠障碍,日间功能影响较小 | 健康教育+睡眠卫生行为干预 |
| 11分≤PSQI≤15分 | 中度睡眠障碍,日间功能明显受限 | 康复治疗+心理干预 |
| PSQI>15分 | 重度睡眠障碍,可能合并其他精神障碍 | 转诊专业机构,制订个体康复计划 |
| 监测方法 | 监测内容 | 主要用途 | 适用场景 | 优点 | 局限性 |
|---|---|---|---|---|---|
| PSG | 脑电、眼电、肌电、心电、呼吸、血氧、体位、打鼾等 | 睡眠结构分析、睡眠障碍诊断(金标准) | 医院或睡眠中心,复杂病例诊断 | 数据全面,准确性高,可诊断多种障碍 | 成本高,操作复杂,对老年人依从性具有挑战 |
| 便携式PSG | 呼吸、血氧、心率、体动、体位等(不含脑电图检查) | 睡眠呼吸障碍的初步筛查 | 居家或社区使用 | 便捷、费用较低,可普及性强 | 无法分期,不能识别非呼吸性睡眠障碍 |
| 腕式体动记录仪 | 肢体活动(通过加速度传感器) | 昼夜节律评估、失眠评估、干预效果追踪 | 居家长时间使用(7~14 d) | 非侵入性、操作简单、适合老年人 | 无法分辨睡眠阶段,易受静坐干扰 |
| 多次睡眠潜伏期试验 | 日间睡眠潜伏期、入睡至REM时间 | 评估日间嗜睡、诊断发作性睡病 | 专科医院,需在特定指征下使用 | 高度标准化、诊断明确 | 耗时长、对老年人适用性较低 |
| 可穿戴/非接触式睡眠监测设备 | 心率、呼吸频率、体动、睡眠评分等(通过算法估算) | 总体睡眠趋势评估、干预随访 | 社区或家庭使用 | 便捷、依从性高、成本低 | 精度依赖算法,不能替代PSG诊断 |
表3 常用客观睡眠监测方法
Table 3 Common objective sleep monitoring methods
| 监测方法 | 监测内容 | 主要用途 | 适用场景 | 优点 | 局限性 |
|---|---|---|---|---|---|
| PSG | 脑电、眼电、肌电、心电、呼吸、血氧、体位、打鼾等 | 睡眠结构分析、睡眠障碍诊断(金标准) | 医院或睡眠中心,复杂病例诊断 | 数据全面,准确性高,可诊断多种障碍 | 成本高,操作复杂,对老年人依从性具有挑战 |
| 便携式PSG | 呼吸、血氧、心率、体动、体位等(不含脑电图检查) | 睡眠呼吸障碍的初步筛查 | 居家或社区使用 | 便捷、费用较低,可普及性强 | 无法分期,不能识别非呼吸性睡眠障碍 |
| 腕式体动记录仪 | 肢体活动(通过加速度传感器) | 昼夜节律评估、失眠评估、干预效果追踪 | 居家长时间使用(7~14 d) | 非侵入性、操作简单、适合老年人 | 无法分辨睡眠阶段,易受静坐干扰 |
| 多次睡眠潜伏期试验 | 日间睡眠潜伏期、入睡至REM时间 | 评估日间嗜睡、诊断发作性睡病 | 专科医院,需在特定指征下使用 | 高度标准化、诊断明确 | 耗时长、对老年人适用性较低 |
| 可穿戴/非接触式睡眠监测设备 | 心率、呼吸频率、体动、睡眠评分等(通过算法估算) | 总体睡眠趋势评估、干预随访 | 社区或家庭使用 | 便捷、依从性高、成本低 | 精度依赖算法,不能替代PSG诊断 |
| 睡眠障碍类型 | 治疗参数 | 疗效 |
|---|---|---|
| 原发性失眠 | 线圈:8字形 部位:双侧DLPFC、右顶叶、优势M1 频率:1 Hz 强度:80%~110%静息运动阈值 持续时间:20~30 min,干预10~20次 脉冲数:800~1 800脉冲 | 增加N3和REM睡眠比例,减少过度觉醒,与药物和心理治疗相比,具有长期效果和更高的疗效 |
| RLS | 线圈:8字形 部位:左侧辅助运动区、双侧M1 频率:1 Hz、5 Hz、15 Hz 强度:100%~120%静息运动阈值 持续时间:10次 脉冲数:600~1 000脉冲 | 有效改善国际不宁腿综合征量表得分 |
| OSA | 线圈:8字形 部位:左侧M1、优势侧/非优势侧M1 频率:5 Hz、10 Hz、25 Hz 强度:80%~120%静息运动阈值、80%主动运动阈值 持续时间:差异较大 脉冲数:600、1 200脉冲 | 未见明显改善 |
| 发作性睡病 | 线圈:8字形 部位:双侧M1均可 频率:20 Hz 强度:110%静息运动阈值 持续时间:差异较大 | 未见明显改善 |
表4 rTMS治疗原发性睡眠障碍的治疗参数及疗效
Table 4 Treatment parameters and efficacy of rTMS for primary sleep disorders
| 睡眠障碍类型 | 治疗参数 | 疗效 |
|---|---|---|
| 原发性失眠 | 线圈:8字形 部位:双侧DLPFC、右顶叶、优势M1 频率:1 Hz 强度:80%~110%静息运动阈值 持续时间:20~30 min,干预10~20次 脉冲数:800~1 800脉冲 | 增加N3和REM睡眠比例,减少过度觉醒,与药物和心理治疗相比,具有长期效果和更高的疗效 |
| RLS | 线圈:8字形 部位:左侧辅助运动区、双侧M1 频率:1 Hz、5 Hz、15 Hz 强度:100%~120%静息运动阈值 持续时间:10次 脉冲数:600~1 000脉冲 | 有效改善国际不宁腿综合征量表得分 |
| OSA | 线圈:8字形 部位:左侧M1、优势侧/非优势侧M1 频率:5 Hz、10 Hz、25 Hz 强度:80%~120%静息运动阈值、80%主动运动阈值 持续时间:差异较大 脉冲数:600、1 200脉冲 | 未见明显改善 |
| 发作性睡病 | 线圈:8字形 部位:双侧M1均可 频率:20 Hz 强度:110%静息运动阈值 持续时间:差异较大 | 未见明显改善 |
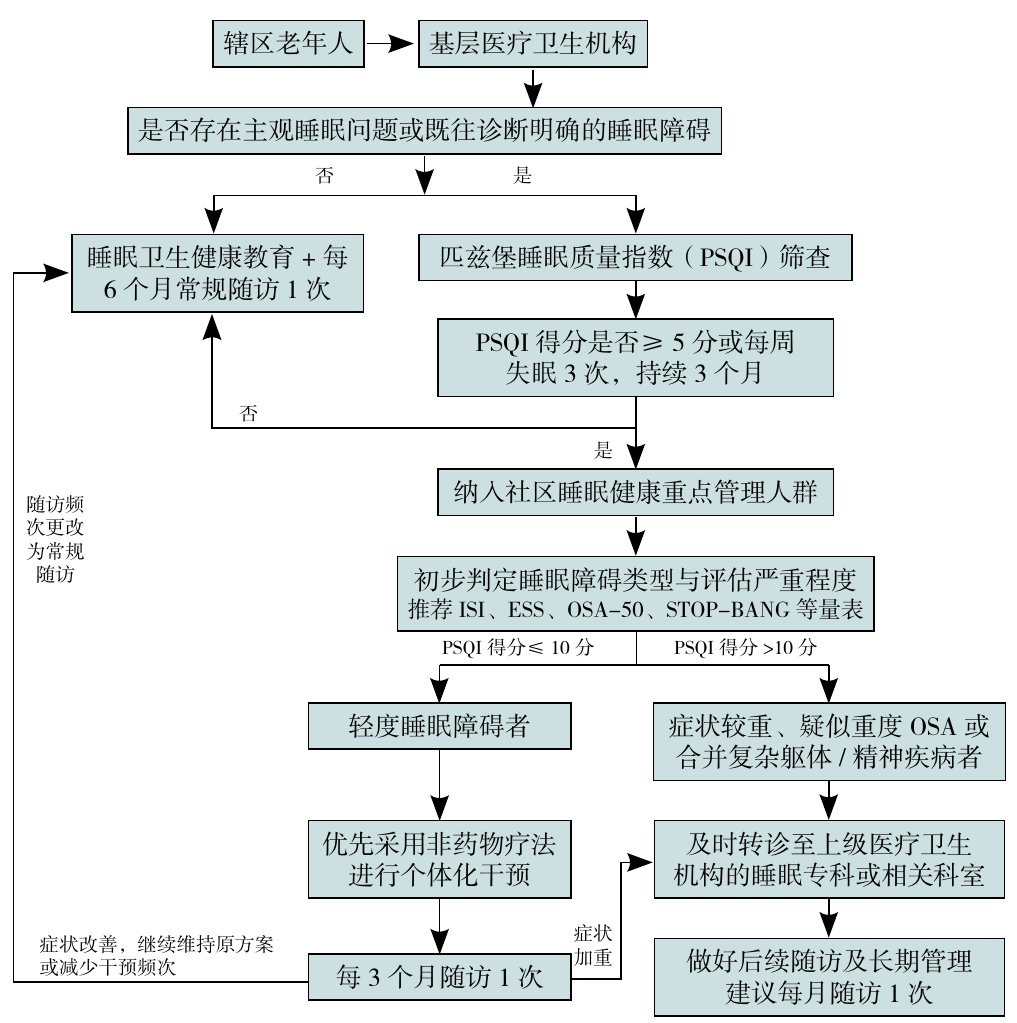
图1 基层医疗卫生机构睡眠健康与康复管理流程图注:ISI=失眠严重度指数,ESS=艾普沃斯嗜睡量表,OSA=阻塞性睡眠呼吸暂停综合征。
Figure 1 Sleep health and rehabilitation management flowchart in primary healthcare institutions
| [1] |
|
| [2] |
王振杰,赵蔓,陈婷蔚,等. 中国老年人睡眠障碍患病率的Meta分析[J]. 中国全科医学,2022,25(16):2036-2043. DOI:10.12114/j.issn.1007-9572.2022.0151.
|
| [3] |
2023年度国家老龄事业发展公报[EB/OL].(2024-10-11)[2025-04-25].
|
| [4] |
|
| [5] |
2023年我国卫生健康事业发展统计公报[J]. 中国农村卫生,2024(9):6-14,33.
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] | |
| [11] |
|
| [12] |
|
| [13] |
|
| [14] |
|
| [15] |
全国爱卫办发布睡眠健康核心信息及释义[EB/OL].(2025-03-18)[2025-04-20].
|
| [16] |
|
| [17] |
|
| [18] |
|
| [19] |
|
| [20] |
|
| [21] |
|
| [22] | |
| [23] |
|
| [24] |
|
| [25] |
|
| [26] |
|
| [27] |
|
| [28] |
|
| [29] |
|
| [30] |
|
| [31] |
|
| [32] |
|
| [33] |
|
| [34] |
|
| [35] |
|
| [36] |
|
| [37] |
|
| [38] |
|
| [39] |
|
| [40] |
|
| [41] |
|
| [42] |
|
| [43] |
|
| [44] |
|
| [45] |
|
| [46] |
|
| [47] |
|
| [48] |
杨逍寅,姜云武,尹朝飞,等. 针刺治疗老年睡眠障碍选穴规律[C]//2024中国针灸学会年会论文集:2024年卷. 2024:8.
|
| [49] |
王津翔,方磊,葛龙,等. 失眠中西医结合康复临床实践指南[J]. 上海中医药杂志,2025,59(1):1-6. DOI:10.16305/j.1007-1334.2025.z20240627013.
|
| [50] |
|
| [51] |
|
| [52] |
|
| [53] |
|
| [54] |
|
| [1] | 赵紫淇, 刘明月, 王楠, 罗政豪, 陈新洋, 李峥, 张尚明珠, 张皓若, 陈嘉琦, 郑一展, 张秀军, 武建辉. 生活行为因素与抑郁症的关系:一项基于社区人群的横断面研究[J]. 中国全科医学, 2025, 28(33): 4148-4158. |
| [2] | 徐春艳, 贺玲, 郭灿辉, 赖胡榕, 廖彩凤, 涂怀军. 中国中老年人血脂水平与肌少症性肥胖发病风险的相关性:一项队列研究[J]. 中国全科医学, 2025, 28(33): 4125-4131. |
| [3] | 中国康复医学会社区康复工作委员会. 社区癌因性疲乏管理的中国专家共识(2025年版)[J]. 中国全科医学, 2025, 28(33): 4117-4124. |
| [4] | 许佳兰, 阎红, 文君, 周紫彤, 王思宇. 老年癌症患者潜在不适当用药发生率的Meta分析[J]. 中国全科医学, 2025, 28(30): 3815-3822. |
| [5] | 李玲, 李雅萍, 钱时兴, 聂婧, 陆春华, 李霞. 社区中老年人认知功能影响因素及风险预测研究[J]. 中国全科医学, 2025, 28(30): 3773-3778. |
| [6] | 唐玲, 张国良, 李振坤, 司圣波, 刘强, 陈任, 任佰玲. 中老年慢性病患者卫生服务利用及影响因素研究[J]. 中国全科医学, 2025, 28(29): 3688-3693. |
| [7] | 韩雪, 刘换, 娄晓乐, 宋佳苧, 张子昂, 耿宗晓, 王姗, 张永卿, 徐磊. 间歇性θ短阵脉冲刺激联合下颌抗阻力训练治疗脑卒中患者吞咽障碍:一项随机对照试验[J]. 中国全科医学, 2025, 28(29): 3625-3630. |
| [8] | 刘小雪, 吕良, 冯琬婷, 杨会芳, 滕屹霖, 马天佩, 张韬, 姜侠, 龙璐, 廖加强, 樊萌语, 汪川, 杨代兰, 李佳圆, 张本. 三酰甘油-葡萄糖指数纵向轨迹与老年人肝脏硬度状况的关联研究[J]. 中国全科医学, 2025, 28(29): 3668-3673. |
| [9] | 赵紫淇, 陈嘉琦, 朱红敏, 郑一展, 王欢, 胡佳琪, 刘明月, 王楠, 罗政豪, 陈新洋, 李峥, 张尚明珠, 张皓若, 宣小庆, 武建辉, 张秀军. 社区人群社会支持与抑郁症关系的横断面研究[J]. 中国全科医学, 2025, 28(29): 3660-3667. |
| [10] | 李丹, 刘涛, 罗维, 宋红丹, 尚少梅. 吞咽声学数据库构建技术与方法探索[J]. 中国全科医学, 2025, 28(29): 3638-3644. |
| [11] | 林其意, 杨芸峰, 顾文钦, 徐莉苹, 丁宏娟, 苏瑾, 周鹏, 易春涛. 基于医联体的社区"全-专结合"特色建设的实践与展望[J]. 中国全科医学, 2025, 28(28): 3554-3557. |
| [12] | 梁振宁, 周清平, 刘涵月, 詹胜帆, 于瑶, 钱怡. 人口老龄化背景下我国老年全科医生人力资源配置公平性研究[J]. 中国全科医学, 2025, 28(28): 3507-3511. |
| [13] | 赵思琪, 叶杏, 赵洋, Anindya Kanya, Marthias Tiara, Daniel Mercian, 赵天浩, 韩莉. 中国、印度和印度尼西亚中老年人群身心共病与认知功能下降的关联研究[J]. 中国全科医学, 2025, 28(28): 3532-3540. |
| [14] | 张红石, 曲子涵, 孙雪峰, 王宇峰, 丛德毓, 张野. 基于蛋白质组学技术分析腹部推拿对失眠大鼠下丘脑的影响研究[J]. 中国全科医学, 2025, 28(27): 3399-3409. |
| [15] | 刘振宇, 魏云鹏, 王江敏, 邢彦. 睡眠时间与心力衰竭的因果关联研究[J]. 中国全科医学, 2025, 28(27): 3441-3446. |
| 阅读次数 | ||||||
|
全文 |
|
|||||
|
摘要 |
|
|||||





