中国全科医学 ›› 2022, Vol. 25 ›› Issue (35): 4355-4362.DOI: 10.12114/j.issn.1007-9572.2022.0554
所属专题: 指南/共识最新文章合辑
• 指南解读 • 下一篇
收稿日期:2022-06-22
修回日期:2022-07-17
出版日期:2022-12-15
发布日期:2022-08-11
通讯作者:
孙永昌
Received:2022-06-22
Revised:2022-07-17
Published:2022-12-15
Online:2022-08-11
Contact:
SUN Yongchang
About author:摘要: 哮喘是影响所有年龄段人群健康的全球问题,1995年"全球哮喘防治创议(Global Initiative for Asthma,GINA)"专家组出版了《全球哮喘管理和预防策略》(GINA报告)。2022年世界防治哮喘日(5月3日),GINA专家组发布了2022版《全球哮喘管理和预防策略》(GINA 2022),其中纳入了有关哮喘的新科学证据。我国哮喘患病率呈逐年增长趋势,且目前我国哮喘总体控制水平尚不理想。本文主要对GINA 2022的更新要点进行解读,探讨新型冠状病毒肺炎(COVID-19)流行期间哮喘的管理问题,并提出GINA 2022对国内哮喘诊治的借鉴意义。
| 目前状况 | 证实哮喘诊断的步骤 |
|---|---|
| 哮喘症状和可变的气流受限 | 哮喘诊断已证实,评估哮喘控制水平和控制治疗方案 |
| 有哮喘症状但无可变气流受限 | 停止BD后〔SABA停药后4 h,ICS-LABA(2次/d)停药后24 h,ICS-LABA(1次/d)停药后36 h〕或症状发作时重复肺功能测定,观察FEV1和对BD的反应性的变化。如果仍然正常,则考虑其他诊断。如果FEV1>70%预测值:考虑减少控制治疗,并在2~4周内重新评估,然后考虑支气管激发试验或重复BD反应性试验。如果FEV1<70%预测值:考虑加强控制治疗3个月,然后重新评估症状和肺功能。如果无反应,恢复既往治疗并将患者转诊至哮喘专科进行诊断和检查 |
| 几乎没有哮喘症状,肺功能正常,且无可变气流受限 | 停止BD后或症状发作时再次重复BD反应性测试 如果正常,则考虑其他诊断 减少控制治疗后: (1)若出现症状且肺功能下降则确诊为哮喘,加强控制治疗,使之达到之前的最低有效剂量 (2)若在最低控制剂量无症状或肺功能改变:考虑停止控制治疗,并密切监测患者至少12个月 |
| 持续呼吸困难和持续气流受限 | 加强控制治疗3个月,然后重新评估症状和肺功能;如果无反应,恢复既往治疗,并将患者转诊至哮喘专科进行诊断和检查,考虑哮喘-慢阻肺重叠 |
表1 已经接受控制治疗的患者明确哮喘诊断的步骤
Table 1 Steps for confirming the diagnosis of asthma in a patient already taking controller treatment
| 目前状况 | 证实哮喘诊断的步骤 |
|---|---|
| 哮喘症状和可变的气流受限 | 哮喘诊断已证实,评估哮喘控制水平和控制治疗方案 |
| 有哮喘症状但无可变气流受限 | 停止BD后〔SABA停药后4 h,ICS-LABA(2次/d)停药后24 h,ICS-LABA(1次/d)停药后36 h〕或症状发作时重复肺功能测定,观察FEV1和对BD的反应性的变化。如果仍然正常,则考虑其他诊断。如果FEV1>70%预测值:考虑减少控制治疗,并在2~4周内重新评估,然后考虑支气管激发试验或重复BD反应性试验。如果FEV1<70%预测值:考虑加强控制治疗3个月,然后重新评估症状和肺功能。如果无反应,恢复既往治疗并将患者转诊至哮喘专科进行诊断和检查 |
| 几乎没有哮喘症状,肺功能正常,且无可变气流受限 | 停止BD后或症状发作时再次重复BD反应性测试 如果正常,则考虑其他诊断 减少控制治疗后: (1)若出现症状且肺功能下降则确诊为哮喘,加强控制治疗,使之达到之前的最低有效剂量 (2)若在最低控制剂量无症状或肺功能改变:考虑停止控制治疗,并密切监测患者至少12个月 |
| 持续呼吸困难和持续气流受限 | 加强控制治疗3个月,然后重新评估症状和肺功能;如果无反应,恢复既往治疗,并将患者转诊至哮喘专科进行诊断和检查,考虑哮喘-慢阻肺重叠 |
| 步骤 | 内容 |
|---|---|
| 评估 | (1)记录患者目前的状态,包括哮喘控制和肺功能。如果患者有哮喘加重的危险因素,在没有密切监督的情况下不要降级治疗 (2)选择合适的时间(如:没有呼吸道感染、没有外出度假、没有妊娠等) (3)提供一份书面的哮喘行动计划,以便患者在症状恶化时知道如何识别和应对。如果哮喘恶化,确保患者有足够的药物来恢复之前的剂量 |
| 调整 | 向患者展示如何减少ICS剂量25%~50%,或停止其他在使用的控制药物(如LABA,白三烯受体拮抗剂)。2~4周内安排复查 |
| 评估反应 | (1)在2~4周内重复评估哮喘控制和肺功能 (2)如果在减少治疗后症状加重和可变气流受限得到证实,则哮喘的诊断得到证实。控制药物剂量应恢复到之前的最低有效剂量 (3)如果降至低剂量控制治疗后,症状没有恶化且仍然没有证据显示可变气流受限,则考虑停止控制治疗,并在2~3周内重复评估哮喘控制和肺功能,但至少随访12个月 |
表2 如何减少控制治疗以帮助证实哮喘诊断
Table 2 How to step down controller treatment to help confirm the diagnosis of asthma
| 步骤 | 内容 |
|---|---|
| 评估 | (1)记录患者目前的状态,包括哮喘控制和肺功能。如果患者有哮喘加重的危险因素,在没有密切监督的情况下不要降级治疗 (2)选择合适的时间(如:没有呼吸道感染、没有外出度假、没有妊娠等) (3)提供一份书面的哮喘行动计划,以便患者在症状恶化时知道如何识别和应对。如果哮喘恶化,确保患者有足够的药物来恢复之前的剂量 |
| 调整 | 向患者展示如何减少ICS剂量25%~50%,或停止其他在使用的控制药物(如LABA,白三烯受体拮抗剂)。2~4周内安排复查 |
| 评估反应 | (1)在2~4周内重复评估哮喘控制和肺功能 (2)如果在减少治疗后症状加重和可变气流受限得到证实,则哮喘的诊断得到证实。控制药物剂量应恢复到之前的最低有效剂量 (3)如果降至低剂量控制治疗后,症状没有恶化且仍然没有证据显示可变气流受限,则考虑停止控制治疗,并在2~3周内重复评估哮喘控制和肺功能,但至少随访12个月 |
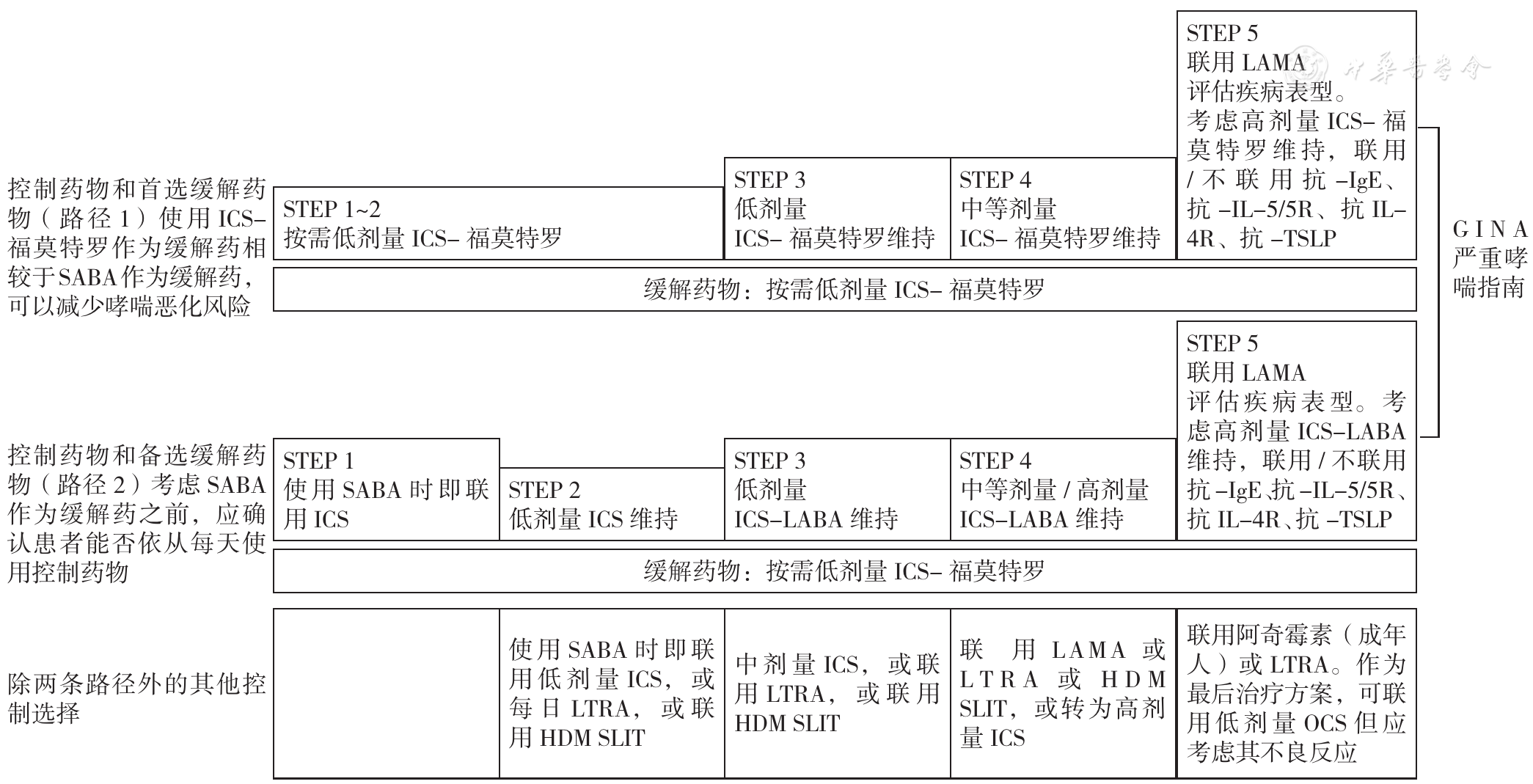
图2 成年人和青少年哮喘患者的个性化管理注:ICS=吸入型糖皮质激素,LABA=长效β-受体激动剂,SABA=短效β-受体激动剂,LAMA=长效抗胆碱药物,LTRA=白三烯受体拮抗剂,HDM SLIT=房屋尘螨舌下过敏原免疫治疗,TSLP=胸腺基质淋巴细胞生成素,GINA=全球哮喘防治创议,IL=白介素,OCS=口服糖皮质激素
Figure 2 Personalized management for adults and adolescents to control symptoms and minimize future risk
| 临床表型—成年人慢性呼吸系统症状(呼吸困难、咳嗽、胸闷、喘息) | ||
| 高度疑似哮喘 如符合以下部分特征 按哮喘治疗 | 兼具哮喘与COPD特征 按哮喘治疗 | 疑似COPD 如符合以下部分特征 按COPD治疗 |
| 病史 1.症状反复发作加重 -可由大笑、运动、过敏原和季节诱发 -40岁前起病 -可自行缓解,或使用BD后数分钟缓解,或使用ICS后数天数周缓解 2.现诊断哮喘,或幼时诊断哮喘 | 病史 1.症状间歇或周期性发作 -可在40岁之前或之后起病 2.可能有吸烟史和/或其他毒性气体暴露史,或低出生体质量,或呼吸道疾病如肺结核 3.任何如左列的哮喘特征(如常见的诱因,症状可自行缓解或由BD/ICS治疗后缓解,现诊断或幼时诊断哮喘) | 病史 1.持续呼吸困难(绝大多数时间) -40岁后起病 -体力活动受限 -可能原有咳嗽/咳痰史 -使用BD仅有限缓解 2.吸烟史和/或其他毒性气体暴露史,或低出生体质量,或呼吸道疾病如肺结核 3.既往或目前未诊断哮喘 |
| 肺功能 1.可变的气流受限 2.或伴持续气流受限 | 肺功能 1.持续气流受限 2.伴或不伴BD可逆性 | 肺功能 1.持续气流受限 2.伴或不伴BD可逆性 |
| 初始药物治疗(同时治疗共患病与风险因素) | ||
| 1.ICS治疗是根本,以减少严重急性加重与死亡风险 -按需低剂量ICS-福莫特罗可作为缓解剂 2.不应单用LABA和/或LAMA而无ICS 3.避免长期使用OCS维持治疗 | 1.ICS治疗是根本,以减少严重急性加重与死亡风险 2.常需增加LABA和/或LAMA 3.按GOLD指南增加COPD治疗 4.不应单用LABA和/或LAMA而无ICS 5.避免长期使用OCS维持治疗 | 1.按COPD治疗 -初始LAMA和/或LABA -加用ICS:住院,或急性加重≥2次/年,或需要OCS,或血嗜酸性粒细胞≥300/μl的患者 2.避免高剂量ICS,避免OCS维持治疗 3.不推荐含ICS的缓解剂 |
| 2~3个月后评估。如诊断不能确定或治疗反应不佳,建议参考专家意见 | ||
表3 哮喘和/或COPD患者的初始治疗
Table 3 Approach to initial treatment in patients with asthma and/or COPD
| 临床表型—成年人慢性呼吸系统症状(呼吸困难、咳嗽、胸闷、喘息) | ||
| 高度疑似哮喘 如符合以下部分特征 按哮喘治疗 | 兼具哮喘与COPD特征 按哮喘治疗 | 疑似COPD 如符合以下部分特征 按COPD治疗 |
| 病史 1.症状反复发作加重 -可由大笑、运动、过敏原和季节诱发 -40岁前起病 -可自行缓解,或使用BD后数分钟缓解,或使用ICS后数天数周缓解 2.现诊断哮喘,或幼时诊断哮喘 | 病史 1.症状间歇或周期性发作 -可在40岁之前或之后起病 2.可能有吸烟史和/或其他毒性气体暴露史,或低出生体质量,或呼吸道疾病如肺结核 3.任何如左列的哮喘特征(如常见的诱因,症状可自行缓解或由BD/ICS治疗后缓解,现诊断或幼时诊断哮喘) | 病史 1.持续呼吸困难(绝大多数时间) -40岁后起病 -体力活动受限 -可能原有咳嗽/咳痰史 -使用BD仅有限缓解 2.吸烟史和/或其他毒性气体暴露史,或低出生体质量,或呼吸道疾病如肺结核 3.既往或目前未诊断哮喘 |
| 肺功能 1.可变的气流受限 2.或伴持续气流受限 | 肺功能 1.持续气流受限 2.伴或不伴BD可逆性 | 肺功能 1.持续气流受限 2.伴或不伴BD可逆性 |
| 初始药物治疗(同时治疗共患病与风险因素) | ||
| 1.ICS治疗是根本,以减少严重急性加重与死亡风险 -按需低剂量ICS-福莫特罗可作为缓解剂 2.不应单用LABA和/或LAMA而无ICS 3.避免长期使用OCS维持治疗 | 1.ICS治疗是根本,以减少严重急性加重与死亡风险 2.常需增加LABA和/或LAMA 3.按GOLD指南增加COPD治疗 4.不应单用LABA和/或LAMA而无ICS 5.避免长期使用OCS维持治疗 | 1.按COPD治疗 -初始LAMA和/或LABA -加用ICS:住院,或急性加重≥2次/年,或需要OCS,或血嗜酸性粒细胞≥300/μl的患者 2.避免高剂量ICS,避免OCS维持治疗 3.不推荐含ICS的缓解剂 |
| 2~3个月后评估。如诊断不能确定或治疗反应不佳,建议参考专家意见 | ||
| 肺功能变量 | 哮喘 | COPD | ACO |
|---|---|---|---|
| 使用BD之前或之后FEV1/FVC正常 | 符合哮喘 | 不符合COPD | 不符合 |
| 使用BD后FEV1/FVC下降(<正常下限,或<0.7) | 提示气流受限,但可自行或治疗后改善 | 需诊断COPD | 需诊断ACO |
| 使用BD后FEV1≥80%预计值 | 符合哮喘诊断(哮喘控制较好或症状发作间歇期) | 如果使用BD后FEV1/FVC下降则符合轻微的持续气流受限 | 如果使用BD后FEV1/FVC下降则符合轻微的持续气流受限 |
| 使用BD后FEV1<80%预计值 | 符合哮喘诊断。哮喘急性加重的危险因素 | 提示严重气流受限或未来风险(如死亡率和COPD急性发作) | 似ACO |
| 使用BD后FEV1增加≥12%且其绝对值增加≥200 ml(可逆的气流受限) | 常见于哮喘某一时间段,但哮喘控制较好或控制治疗时可不出现 | FEV1较低时常见且更似COPD | FEV1较低时常见且更似ACO |
| 使用BD后FEV1增加>12%且其绝对值增加>400 ml(明显可逆性) | 哮喘高度可能 | COPD中不常见 | 符合ACO |
表4 哮喘与COPD的肺功能检查
Table 4 Spirometric measures in asthma and COPD
| 肺功能变量 | 哮喘 | COPD | ACO |
|---|---|---|---|
| 使用BD之前或之后FEV1/FVC正常 | 符合哮喘 | 不符合COPD | 不符合 |
| 使用BD后FEV1/FVC下降(<正常下限,或<0.7) | 提示气流受限,但可自行或治疗后改善 | 需诊断COPD | 需诊断ACO |
| 使用BD后FEV1≥80%预计值 | 符合哮喘诊断(哮喘控制较好或症状发作间歇期) | 如果使用BD后FEV1/FVC下降则符合轻微的持续气流受限 | 如果使用BD后FEV1/FVC下降则符合轻微的持续气流受限 |
| 使用BD后FEV1<80%预计值 | 符合哮喘诊断。哮喘急性加重的危险因素 | 提示严重气流受限或未来风险(如死亡率和COPD急性发作) | 似ACO |
| 使用BD后FEV1增加≥12%且其绝对值增加≥200 ml(可逆的气流受限) | 常见于哮喘某一时间段,但哮喘控制较好或控制治疗时可不出现 | FEV1较低时常见且更似COPD | FEV1较低时常见且更似ACO |
| 使用BD后FEV1增加>12%且其绝对值增加>400 ml(明显可逆性) | 哮喘高度可能 | COPD中不常见 | 符合ACO |
| [1] |
Global Initiative for Asthma. Global Strategy for Asthma Management and Prevention(2022 update)[EB/OL]. [2022-05-25].
|
| [2] |
|
| [3] |
林江涛,王文巧,周新,等. 我国30个省市城区门诊支气管哮喘患者控制水平的调查结果[J]. 中华结核和呼吸杂志,2017,40(7):494-498.
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] |
|
| [11] |
|
| [12] |
|
| [13] |
|
| [14] |
|
| [15] |
|
| [16] |
|
| [17] |
|
| [18] |
|
| [19] |
|
| [20] |
|
| [21] |
|
| [22] |
|
| [23] |
|
| [24] |
|
| [25] |
|
| [26] |
|
| [27] |
|
| [28] |
|
| [29] |
|
| [30] |
|
| [31] |
|
| [32] |
|
| [33] |
|
| [34] |
|
| [35] |
林江涛,王文巧,周新,等. 我国中心城市支气管哮喘患者急性发作征兆及其自我管理水平的调查分析[J]. 中华医学杂志,2017,97(30):2329-2332.
|
| [36] |
中华医学会呼吸病学分会哮喘学组.支气管哮喘防治指南(2020年版)[J].中华结核和呼吸杂志,2020,43(12):1023-1048. DOI:10.3760/cma.j.cn112147-20200618-00721.
|
| [1] | 周启保, 罗潇, 陈玲, 曹俊达, 李菊香, 徐劲松, 苏海. 收缩压昼夜变异率联合正常RR间期标准差对冠心病诊断价值的临床研究[J]. 中国全科医学, 2025, 28(30): 3760-3765. |
| [2] | 郑博月, 付积艺, 吴佳霏, 王珺, 李慧. 卡非佐米治疗多发性骨髓瘤的疗效及安全性研究[J]. 中国全科医学, 2025, 28(30): 3806-3814. |
| [3] | 贾高鹏, 陈秋雨. 老年急性ST段抬高型心肌梗死经皮冠状动脉介入治疗术后心绞痛复发风险预测模型构建和验证:基于CYP2C19相关基因检测[J]. 中国全科医学, 2025, 28(30): 3779-3786. |
| [4] | 张鹏, 刘力滴, 张颖, 杨梓钰, 刘长明, 唐以俊, 廖晓阳, 贾禹. 2024意大利《成人超重、肥胖和代谢合并症行为治疗抵抗的管理指南》解读与启示[J]. 中国全科医学, 2025, 28(30): 3747-3752. |
| [5] | 李淏, 李沛瑾, 刘婷婷, 崔译元, 李思聪, 刘丽星, 冯利, 癌性疼痛中西医结合诊疗指南工作组. 癌性疼痛中西医结合诊疗指南[J]. 中国全科医学, 2025, 28(30): 3729-3740. |
| [6] | 张天宇, 于海搏, 陈飞, 李新, 张佳佳, 詹晓凯, 申曼, 汤然, 范斯斌, 赵凤仪, 黄仲夏. POEMS综合征全身系统性治疗疗效和安全性的Meta分析[J]. 中国全科医学, 2025, 28(27): 3447-3455. |
| [7] | 王亚静, 段晓阳, 侯冉, 黄娅婕, 史健. 表皮生长因子受体阳性非小细胞肺癌脑转移患者靶向联合治疗研究进展[J]. 中国全科医学, 2025, 28(26): 3328-3337. |
| [8] | 智从从, 李雪, 程一乘, 王孝龙, 郑丽华. 痔中西医结合诊疗指南(2025版)[J]. 中国全科医学, 2025, 28(26): 3217-3228. |
| [9] | 王汝朋, 南京, 胡奕然, 杨升华, 金泽宁. 三酰甘油-葡萄糖体质量指数对2型糖尿病合并急性心肌梗死行急诊经皮冠状动脉介入治疗术后患者慢血流/无复流的预测价值研究[J]. 中国全科医学, 2025, 28(24): 2985-2992. |
| [10] | 李苗秀, 朱博文, 孔令军, 房敏. 青少年脊柱侧弯保守治疗临床评估工具研究进展[J]. 中国全科医学, 2025, 28(24): 3079-3088. |
| [11] | 那飞扬, 杨译, 王雍, 王雁南. 2014—2023年兰州地区0~14岁儿童慢性咳嗽的病因研究[J]. 中国全科医学, 2025, 28(24): 3026-3031. |
| [12] | 国家感染性疾病临床医学研究中心江西分中心, 江西省结核病重点实验室. 肺结核合并慢性乙型肝炎病毒感染者治疗专家共识[J]. 中国全科医学, 2025, 28(24): 2961-2967. |
| [13] | 阮万百, 李俊峰, 尹艳梅, 彭磊, 朱克祥. 胰腺癌靶向治疗及免疫治疗的研究新进展[J]. 中国全科医学, 2025, 28(23): 2950-2960. |
| [14] | 王久格, 湛武逸, 何安霞. 急性心肌梗死经皮冠状动脉介入治疗术后早期微循环灌注对左心室功能的影响研究[J]. 中国全科医学, 2025, 28(23): 2878-2884. |
| [15] | 马盼盼, 王思静, 游娜, 丁大法, 鲁一兵. Danuglipron与Orforglipron治疗2型糖尿病疗效及安全性的Meta分析[J]. 中国全科医学, 2025, 28(21): 2679-2685. |
| 阅读次数 | ||||||
|
全文 |
|
|||||
|
摘要 |
|
|||||






