Page 119 - 2022-33-中国全科医学
P. 119
·4212· http://www.chinagp.net E-mail:zgqkyx@chinagp.net.cn
瘤增殖抗原 67(Ki-67)阳性率 30%。MutS 同系物 2(MSH2): 符合 CCS(图 2C)。病理检查示:胃窦、胃体符合增生性息
无缺失(正常);MutS 同系物 6(MSH6):无缺失(正常); 肉(图 2D),胃窦 EMR 炎性增生性息肉(图 2E),回肠、
MutL 同系物 1(MLH1):无缺失(正常);减数分裂后分 升结肠、横结肠、降结肠黏膜急慢性炎症伴息肉样增生(图
离增强蛋白 2(PMS2):无缺失(正常)。肿瘤细胞呈 DNA 2F)(彩图请扫描正文首页二维码)。给予糖皮质激素(泼
错配修复基因 MSH2、MSH6、MLH1、PMS2 正常染色模式, 尼松 40 mg/d)、质子泵抑制剂(proton pump inhibitors,PPI)
提示肿瘤为散发性(图 1F,彩图请扫描正文首页二维码)。 等治疗后出院,2021 年 8 月就诊于齐鲁医院消化内科门诊,
2018 年 8 月出院后建议患者定期肿瘤科就诊,此后患者失访, 泼尼松减量至 35 mg/d,消化道症状好转,未再脱发、脱甲。
未再复诊。 2021-11-22 再次入院,胃镜检查示:胃体、胃窦见大量
1.2 病例 2 患者,男,65 岁,因“味觉异常 9 个月,脱甲、 息肉样隆起,簇状分布,大者数厘米,表面充血发红,符合
脱发 6 个月,消瘦 2 个月余”于 2021-06-04 首次就诊于山 增生性息肉表现,在胃窦给予 EMR 切除一枚息肉送检,十二
东大学齐鲁医院。入院体格检查示:头发稀疏,四肢及后背 指肠球部及降段黏膜充血水肿,散在弥漫性息肉样隆起。镜
散在皮肤隆起性斑丘疹,手掌及脚掌可见色素沉着,双手及 下诊断:胃多发息肉(息肉病)性质待病理,十二指肠多发
双足指(趾)甲脱落。实验室检查示:白蛋白 36.1 g/L,抗核 息肉样隆起(胃化生)(图 3A)。肠镜检查示:回盲部黏膜
抗体(ANA)阴性,大便隐血弱阳性。胃镜检查示:食管下 充血水肿,未见溃疡及肿物;升结肠黏膜光滑,弥漫分布直
段近贲门处可见 1 处舌状橘红色黏膜岛及 1 条纵行充血糜烂 径 0.3~1.0 cm 息肉样黏膜隆起,表面充血水肿,EMR 切除 1
带;胃底、胃体、胃窦及胃角黏膜充血水肿,可见片状黏膜 枚息肉送检;横结肠、降结肠黏膜散在分布直径 0.3~1.0 cm
增生,表面充血水肿、覆陈旧性血迹;十二指肠球部及降段 息肉样黏膜隆起,表面充血水肿,余黏膜下血管纹理清晰;
黏膜充血水肿,可见散在片状糜烂。镜下诊断:Barrett 食管, 乙状结肠及直肠黏膜光滑,黏膜下血管纹理清晰。镜下诊断:
反流性食管炎(A 级),胃窦、胃体病变待病理,十二指肠 结肠多发息肉(图 3B),升结肠 EMR 及冷切除术。胶囊内
炎;HP 阴性(图 2A)。后给予胃镜下黏膜切除术(endoscopic 镜检查示:符合 CCS(图 3C)。病理检查示:胃窦形态符合
mucosal resection,EMR)切除一枚息肉送检。肠镜检查示: 增生性息肉(图 3D),升结肠形态符合炎性息肉,幼年型(图
回肠末端、升结肠、横结肠、降结肠可见多发结节样增生, 3E,彩图请扫描正文首页二维码)。免疫组化检查示:CDX2
乙状结肠黏膜光滑,直肠可见散在白色息肉样黏膜隆起,直 阳性,β- 连锁蛋白(β-Catenin)核阴性,淋巴细胞结合增
径 0.1~0.3 cm。镜下诊断:回肠末端、升结肠、横结肠、降结 强因子 1(LEF1)阴性,Ki-67 阳性率 20%。内镜下见胃肠道
肠病变待病理,直肠多发息肉(图 2B)。胶囊内镜检查示: 中息肉数目减少、体积缩小,结肠病灶的疗效优于胃,提示
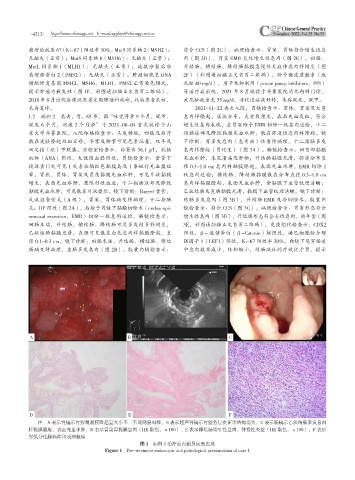
A B C
D E F
注:A 表示胃镜示胃弥漫黏膜隆起呈大小不一不规则息肉样,B 表示超声胃镜示胃壁各层次正常结构消失,C 表示肠镜示乙状结肠多发息肉
样黏膜隆起,表面充血水肿,D 表示胃窦胃黏膜息肉(HE 染色,×100),E 表示降结肠增生性息肉,伴慢性炎症(HE 染色,×100),F 表示
胃低分化腺癌伴印戒细胞癌
图 1 病例 1 治疗前内镜及病理表现
Figure 1 Pre-treatment endoscopic and pathological presentations of case 1