睡眠呼吸暂停综合征(sleep apnea syndrome,SAS)是以睡眠中发生异常呼吸事件为特征的一组疾病,伴或不伴清醒期呼吸功能异常。SAS是睡眠障碍中仅次于失眠的第二大类疾病[1]。文献资料显示,普通人群SAS发病率为5%,中年以上人群达20%~40%,据估计我国SAS患者超过4 000万,其主要危害是造成脑、心、肾、肺等重要脏器损害,影响患者的劳动能力和生活质量,严重时可影响寿命[2]。2020年全国第七次人口普查显示,我国总人数超过14.1亿,60岁及以上老龄人口占比达18.7%。老年人群数量庞大,SAS发病率明显增高,并随年龄增长呈上升趋势,衰弱老年人SAS发病率高达60%,合并症多,由此诱发的多种脏器疾病达84种。老年SAS患者中枢型呼吸暂停及低通气发生率增加[3],但因老年SAS临床症状不典型、准确采集病史难度高,并发症易与老龄相关的功能退化相混淆,临床上常易被忽略,造成漏诊。因此,对于老年人这一特殊人群的睡眠呼吸暂停,医师、患者、全社会均应予以重视。
1 老年SAS分类
1.1 伴陈施呼吸CSA
主要见于慢性心力衰竭患者,少部分继发于卒中或某些神经系统疾病或肾衰竭。心力衰竭患者发生陈施呼吸的危险因素包括男性、年龄60岁以上、心房颤动病史、白天低碳酸血症〔二氧化碳分压(PaCO2)≤38 mm Hg(1 mm Hg=0.133 kPa)〕等。PSG表现:可见陈施呼吸,周期常>40 s。
1.2 疾病所致不伴陈施呼吸CSA
常继发于血管性、肿瘤性、退化性、脱髓鞘性病变或创伤性损伤所造成的不同程度的脑干功能障碍,可导致呼吸调控机制受损。PSG表现:可见明显呼吸异常表现,如共济失调呼吸模式,表现为呼吸节律及呼吸幅度/潮气量均不规则,一般呼吸的持续时间≤5个呼吸周期,且不符合陈施呼吸标准。
1.3 高原性周期性呼吸致CSA
诊断主要依据近期登高原史及PSG表现,应排除其他类型CSA。PSG表现:CSA主要出现在非快速眼球运动睡眠,持续时间较短,周期性呼吸周期常<40 s。
1.4 药物或物质致CSA
诊断需有阿片类或其他呼吸抑制剂使用史。PSG表现:主要表现为共济失调呼吸——呼吸频率和潮气量变异,睡眠期呼吸频率减慢,间断中枢型呼吸暂停(包括N3期)或周期性呼吸伴中枢型呼吸暂停,觉醒少见,N3期可能增加,部分患者非快速眼球运动睡眠呼吸暂停低通气指数(apnea hypopnea index,AHI)明显大于快速眼球运动睡眠。
1.5 原发性CSA
较少见,病因未明,应明确排除其他潜在因素导致的CSA。PSG表现:周期性CSA后紧接着均匀的深大呼吸,周期较短。
1.6 治疗相关CSA
OSA患者接受不设后备频率持续气道正压通气(continous positive airway pressure,CPAP)治疗过程中,阻塞型呼吸事件消失后出现中枢型呼吸事件。PSG表现:阻塞型呼吸事件消失后,突然或持续出现中枢型呼吸暂停或低通气,符合以下条件:中枢型呼吸暂停/低通气事件≥5次/h;中枢型呼吸暂停和低通气事件占总呼吸暂停低通气事件的50%以上。
2 老年SAS主要危险因素
尽管老年人睡眠呼吸紊乱的易患因素与中年人并无不同,但功能性因素在发病中起着更重要的作用。
2.1 老年OSA的主要危险因素[8,9,10]
(1)年龄:老龄化可使OSA发生风险增高,年龄增加OSA发生风险的高危因素包括:咽部肌肉张力减弱、咽腔顺应性增加、咽腔局部反射活动减弱、咽腔缩小、短暂觉醒的次数增加、睡眠稳定性减弱、呼吸调节功能不稳定。(2)性别:绝经后老年女性呼吸紊乱发生率与男性并无明显差别。(3)家族史。(4)长期吸烟。(5)肥胖:体质量超过标准体质量的20%或以上,即体质指数(body mass index,BMI)≥28 kg/m2。肥胖仍然是老年SAS的易患因素,但BMI的影响强度明显减弱。(6)上气道解剖异常:包括鼻腔阻塞(鼻中隔偏曲、鼻甲肥大、鼻息肉及鼻部肿瘤等)、Ⅱ度以上扁桃体肥大、软腭松弛、悬雍垂过长或过粗、咽腔狭窄、咽部肿瘤、咽腔黏膜肥厚、舌体肥大、舌根后坠、下颌后缩及小颌畸形等。(7)颞下颌关节紊乱症(temporomandibular disorders,TMD)及无牙颌:合并TMD的患者呼吸努力相关性微觉醒次数明显增加,睡眠障碍比例较高[11]。无牙颌是否为OSA的诱发因素尚无定论[12]。(8)老年衰弱:老年衰弱主要根据Fried衰弱评估方法(表1),从体质量下降、步速减慢、肌力减弱、低体能、疲乏5个方面进行评估,同时满足3项及以上即为衰弱。老年睡眠呼吸障碍与衰弱呈正相关[13]。(9)长期大量饮酒和/或服用镇静催眠类或肌肉松弛类药物。(10)部分降低肺顺应性的肺部疾病,或任何减少膈肌运动的疾病。(11)其他相关疾病。
Table 1 Fried's frailty phenotype
| 序号 | 项目 | 男性 | 女性 |
|---|---|---|---|
| 1 | 体质量下降:过去1年中,意外出现体质量下降>10磅(4.5 kg) | - | - |
| 2 | 行走时间(距离为4.57 m) | 身高≤173 cm:≥7 s 身高>173 cm:≥6 s | 身高≤159 cm:≥7 s 身高>159 cm:≥6 s |
| 3 | 握力 | BMI≤24.0 kg/m2:≤29 kg BMI 24.1~26.0 kg/m2:≤30 kg BMI 26.1~28.0 kg/m2:≤30 kg BMI>28.0 kg/m2:≤32 kg | BMI≤23.0 kg/m2:≤17 kg BMI 23.1~26.0 kg/m2:≤17.3 kg BMI 26.1~29.0 kg/m2:≤18 kg BMI>29.0 kg/m2:≤21 kg |
| 4 | 体力活动(MLTA) | <383 kcal/周(约散步2.5 h) | <270 kcal/周 |
| 5 | 疲乏 | CES-D的任何一个问题得分2~3分 您过去的1周内以下现象发生了几天? (1)我感觉我做每一件事都需要经过努力; (2)我不能向前行走。 0分:<1 d;1分:1~2 d;2分:3~4 d;3分:>4 d | - |
注:具备表中5条中3条及以上被诊断为衰弱综合征,不足3条为衰弱前期,0条为无衰弱健康老人;BMI=体质指数,MLTA=明达休闲时间活动问卷,CES-D=流行病学调查用抑郁自评量表;散步60 min约消耗150 kcal能量;-表示无相关内容
2.2 老年CSA的主要危险因素[14]
(1)长期阿片类或其他呼吸抑制药物使用史:阿片类药物可以剂量依赖性的方式诱导睡眠时以低氧血症为主的CSA。(2)近期登高原史:进入高海拔低氧环境时,引发的呼吸频率和深度快速交替,并且伴随呼吸暂停,甚至低通气等呼吸模式的转变,这种呼吸模式称为高原性周期性呼吸,其严重程度随海拔高度的增加而增加。(3)心血管疾病:导致心力衰竭的严重心血管疾病,例如高血压、冠状动脉疾病和心房颤动,可能会使CSA恶化。(4)脑血管意外:CSA被认为是广泛性脑血管意外的特征性后遗症,可在卒中后即刻被发现,恢复后3~6个月明显下降。(5)帕金森病:帕金森病患者CSA患病率为20.9%~66.6%。(6)其他内科疾病或神经系统疾病:肢端肥大症患者CSA患病率与疾病活动有关;终末期肾病患者CSA的患病率取决于夜间的透析程序和体液移位。
3 老年SAS诊断及评估方法
老年SAS综合评估包括:(1)完整的睡眠历史记录;(2)从家人或床伴处获得相关信息;(3)明确有无精神疾病、服用处方药、饮酒及认知功能障碍的详细信息;(4)详细的体格检查;(5)整夜PSG或家庭睡眠呼吸暂停监测(home sleep apnea test,HSAT);(6)CSA多见,需重视呼吸运动监测;(7)老年患者合并其他疾病概率增高,应仔细评估并发症及合并症。目前常用诊断评估方法包括以下几种。
3.1 临床症状评估
老年SAS临床症状的特殊性包括:(1)临床症状不典型,随年龄增长可表现为鼾声降低甚至无打鼾;(2)夜间憋醒发生率明显降低;(3)主诉失眠或睡眠不宁的比例增加;(4)夜尿次数增多是老年SAS常见的症状之一;(5)记忆力减退、认知功能改变易与老龄相关的功能退化相混淆,从而忽略了SAS的诊断。
3.1.1 OSA的症状
OSA的症状包括睡眠时打鼾、他人目击的呼吸暂停和日间嗜睡、并发症及全身靶器官损害表现[15]。睡眠时打鼾、他人目击的呼吸暂停和日间嗜睡表现:(1)夜间表现:打鼾、呼吸暂停、憋醒、夜尿增多、睡眠行为异常等。(2)日间表现:嗜睡、疲倦乏力、认知功能障碍、头痛头晕、个性变化等。(3)并发症及全身靶器官损害的表现:高血压、冠心病、心律失常、肺动脉高压、缺血性或出血性脑卒中、代谢综合征、心理异常和情绪障碍等。
3.1.2 CSA的症状
Table 2 Comparison of clinical features between hypercapnic and non-hypercapnic central sleep apnea
| PaCO2增高 | PaCO2正常 |
|---|---|
| 呼吸衰竭 | 日间嗜睡 |
| 肺源性心脏病 | 失眠(不宁睡眠) |
| 红细胞增多症 | 轻度或间歇性打鼾 |
| 日间嗜睡 | 夜间醒觉(喘憋/气急) |
| 打鼾 | 正常体型 |
注:CSA=中枢性睡眠呼吸暂停,PaCO2=二氧化碳分压
3.1.3 老年OSA与CSA临床症状
老年OSA患者通常伴有肥胖,睡眠时很少觉醒,鼾声很大,多有日间嗜睡,可引起晨起头痛、夜间遗尿、智力损害。老年CSA患者通常体型正常,睡眠时经常觉醒,轻度、间歇性打鼾,嗜睡少见,主要以失眠为主,可引起抑郁等情况。
3.2 体格检查
包括身高、体质量、颈围、气道评估、鼻咽部特征、扁桃体、舌体大小、是否无牙颌状态等。
3.3 实验室检查方法
3.3.1 PSG
睡眠中心由专业技师行PSG,对所有怀疑SAS的老年患者应根据临床情况进行整夜PSG。对存在明显OSA临床表现而急需治疗的患者,或前半夜PSG显示阻塞型呼吸事件持续时间过长、引发严重低氧、可能发生意外的OSA患者,或只能在睡眠实验室接受1夜诊治的患者,行分段诊断滴定:即前半夜诊断,后半夜压力滴定[17]。PSG是诊断OSA、评估其严重程度和鉴别伴随OSA的其他睡眠疾病的标准诊断,包括脑电图(多采用F3-M2、F4-M1、C4-M1、C3-M2、O1-M2和O2-M1导联),两导眼动图,下颌肌电图,心电图,口、鼻呼吸气流和胸腹呼吸运动,血氧饱和度,体位,鼾声,胫前肌肌电图等。临床上常用的温度传感器能准确判断呼吸暂停,但对低通气事件的判断不够敏感。鼻压力传感器比温度传感器更能准确监测和判断低通气事件。PSG同步记录呼吸努力是鉴别呼吸暂停低通气事件是中枢型还是阻塞型的主要方法,临床上常用胸腹带记录呼吸运动来反映呼吸中枢驱动[18]。
老年人可能存在入睡困难或睡眠维持困难,导致睡眠中心进行PSG的失败率更高、假阴性率更高。其PSG常提示:(1)随年龄增长,睡眠时间减少,睡眠潜伏期延长,入睡后清醒时间和次数以及觉醒次数增加。(2)老年人睡眠结构紊乱更严重,睡眠效率更低。(3)老年人中枢型与混合型呼吸事件增加。
3.3.2 HSAT
Table 3 Comparison of the features between four sleep diagnostic devices
| 参数 | Ⅰ | Ⅱ | Ⅲ | Ⅳ |
|---|---|---|---|---|
| 脑电图(EEG) | + | + | - | - |
| 眼电图(EOG) | + | + | - | - |
| 心电图(ECG/HR) | + | + | + | - |
| 肌电图(EMG) | + | + | - | - |
| 呼吸气流 | + | + | + | - |
| 呼吸努力 | + | + | + | - |
| 脉搏血氧饱和度 | + | + | + | + |
| 技术员监控 | + | - | - | - |
| 导联数(个) | 14~16 | ≥7 | ≥4 | 1~3a |
| 区分睡眠和觉醒状态 | + | + | - | - |
| 测量AHI | + | + | -b | - |
注:AHI=睡眠呼吸暂停低通气指数;+表示具备,-表示不具备;a表示即使>3个导联,也不能够参照Ⅲ类诊断检测仪标准;b表示Ⅲ类诊断检测仪计算呼吸事件指数(REI)的方式是用检测到的呼吸暂停和低通气的总数除以记录时间(而不是总睡眠时间);部分Ⅲ类诊断检测仪通过外周动脉张力估测睡眠和清醒状态和R期,并通过估测的睡眠时间再估测REI
HSAT适用条件:(1)怀疑中、重度OSA的患者,在排除合并症及其他睡眠障碍的前提下,可以使用HSAT进行诊断[20]。中、重度OSA:满足日间嗜睡及下列症状中的两个:习惯性响亮鼾声,观察到的窒息、呼吸暂停、喘息,已经被确诊为高血压;合并症:心肺疾病、神经肌肉疾病、高碳酸血症、睡眠相关的肺泡低通气、脑卒中病史、服用阿片类药物、严重失眠;其他睡眠障碍:CSA、周期性肢体运动障碍、异态睡眠、昼夜节律障碍、发作性睡病等。(2)对于无法前往睡眠实验室行PSG的病重、移动不便等患者可行HSAT。(3)HSAT可应用于评估口腔矫治器、上气道手术、减重等非呼吸机疗法治疗OSA的效果。
HSAT应用注意事项:(1)对于65岁以上的老年人,由于自身合并症较多,慎重应用HSAT诊断OSA[21]。(2)不适用于无症状人群的筛查。
3.4 量表
Table 4 Epworth Sleepiness Scale
| 以下情况下有无打盹、瞌睡的可能性 | 从不 | 很少 | 有时 | 经常 |
|---|---|---|---|---|
| 坐着阅读时 | ||||
| 看电视时 | ||||
| 在公共场所坐着不动时(如在剧场或开会) | ||||
| 长时间坐车中间不休息(超过1 h) | ||||
| 坐着与他人谈话时 | ||||
| 饭后休息时(未饮酒时) | ||||
| 开车等红绿灯时 | ||||
| 下午静卧休息时 | ||||
| 总分 |
注:评分标准:从不=0分,很少=1分,有时=2分,经常=3分;分值越高提示嗜睡倾向越明显,≥16分为重度嗜睡;ESS量表=爱泼沃斯嗜睡量表
Table 5 STOP-BANG questionnaire
| 条目 | 具体内容 | 是 | 否 |
|---|---|---|---|
| 打鼾 | 打鼾时大声吗? | ||
| 疲倦 | 是否经常在日间感到疲倦、疲劳或昏昏欲睡? | ||
| 观察到呼吸事件 | 是否有人察觉到您在睡眠中出现呼吸暂停或窒息? | ||
| 血压 | 是否患有高血压?或是否正在接受高血压治疗? | ||
| 体质指数 | 体质指数是否超过35 kg/m2? | ||
| 年龄 | 年龄是否>50岁? | ||
| 颈围 | 颈围是否>40 cm?(喉结处的颈围) | ||
| 性别 | 性别是否为男性? |
注:低危:0~2个问题回答"是",中危:3~4个问题回答"是",高危:≥5个问题回答"是";STOP-BANG量表=睡眠呼吸暂停初筛量表
Table 6 Berlin questionnaire
| 条目 | |
|---|---|
| 基本资料 | 身高,体质量,年龄,性别 |
| 第一部分 | 1.您睡觉打呼噜吗?(最好问家人或同屋的人) A是 B否 C不知道 2.如果您睡觉打呼噜—您的鼾声有多响亮? A比正常呼吸时响 B同说话时一样响 C比说话更响 D非常响,其他房间都能听到 E不知道 3.您打呼噜的次数多吗? A几乎每天 B一周3~4次 C一周1~2次 D一个月1~2次 E没有或几乎没有/不知道 4.您的鼾声影响其他人吗? A是的 B不影响 C不知道 5.在您睡觉时,您的爱人、家属或朋友注意到您有呼吸间 歇/停止现象吗? A几乎每天都有 B一周3~4次 C一个月1~2次 D一周1~2次 E没有或几乎没有/不知道 |
| 第二部分 | 6.您早晨醒来后感觉睡觉不解乏吗? A几乎每天都有 B一周3~4次 C一个月1~2次 D一周1~2次 E没有或几乎没有/不知道 7.白天您还会有疲劳、乏力或精力不够吗? A几乎每天都有 B一周3~4次 C一个月1~2次 D一周1~2次 E没有或几乎没有/不知道 8.当你开车的时候你会打盹或者睡觉吗? A是 B否 如果是 9.这种现象多吗? A几乎每天 B一周3~4次 C一个月1~2次 D一周1~2次 E没有或几乎没有/不知道 |
| 第三部分 | 10.您有高血压吗? A有 B没有/不知道 |
注:第一部分包括1~5问题,如果对第1个问题回答"A"得1分,如果对第2个问题回答"C"或者"D"得1分,如果对第3个问题回答"A"或者"B"得1分,如果对第4个问题回答"A"得1分,如果对第5个问题回答"A"或者"B"得2分,将所得分数相加,如果总分≥2分说明第一部分是阳性的;第二部分包括6~8问题,如果对第6个问题回答"A"或者"B"得1分,如果对第7个问题回答"A"或者"B"得1分,如果对第8个问题回答"A"得1分,将所得分数相加,如果总分≥2分说明第二部分是阳性的;如果第10题的回答是"A"或者BMI>30 kg/m2则第三部分是阳性的;高风险的存在睡眠呼吸暂停:如果有≥2个部分的得分是阳性的,低风险的存在睡眠呼吸暂停:如果只有一部分或者没有得分是阳性的
3.5 气道影像检查
气道影像检查包括鼻咽镜、X线二维影像及测量分析、三维影像及测量分析、药物诱导睡眠下的影像学检查。
3.6 其他方法
其他方法包括食管压、膈肌肌电、脉搏传导时间监测,主要用于评估呼吸中枢驱动。(1)食管压监测,其是反映呼吸中枢驱动、区分呼吸暂停类型的最佳方法。但食管压受呼吸气流和肺容量变化的影响,所以用食管压反映以气流变化为特征的OSA患者的呼吸中枢驱动有一定局限性。到目前为止食管压监测并不被作为临床常规诊断方法[27]。(2)膈肌肌电监测,其可作为评价睡眠呼吸暂停患者呼吸中枢驱动的一种辅助方法[28]。膈肌肌电监测按部位放置可分为体表、经皮肌内及多导食管电极。体表电极监测结果易受到周围肌肉信号、皮下脂肪等干扰,结果多不准确;经皮肌内电极信号虽然监测范围局限,但影响因素少,能准确反映单位神经元与肌肉纤维的生理特点,气胸是经皮肌内电极最主要的并发症,现常结合超声引导来避免;多导食管电极是监测膈肌电生理活动的经典手段,但仍需经鼻置放,有一定的侵入性,需被检者配合,因此多导食管电极监测膈肌肌电多用于科学研究。(3)脉搏传导时间,其波动的幅度与食管内压有很好的相关性。临床主要应用于判断呼吸努力度、检出呼吸事件、鉴别呼吸事件性质、检出皮质下觉醒。但这种方法测定脉搏波和心电波易受多种因素的干扰,准确率低,临床应用价值有待进一步研究证实[29]。
3.7 各监测方法的比较
3.7.1 HSAT与PSG比较[30]
PSG和HSAT均可用于诊断OSA,HSAT可能会低估OSA的严重程度,当HSAT结果为阴性时推荐改为PSG而不是复查HSAT。
3.7.2 量表与PSG比较
Table 7 Comparison of diagnostic sensitivity and specificity of assessment tools for sleep apnea syndrome in older adults
| 方法 | 证据质量 | AHI截断值(次/h) | 灵敏度(%) | 特异度(%) |
|---|---|---|---|---|
| Ⅱ类诊断检测仪 | 中等质量 | 5 | 88~94 | 36~77 |
| 15 | 79~100 | 71~100 | ||
| 30 | 61~77 | 96~98 | ||
| Ⅲ类诊断检测仪 | 中等质量 | 5 | 83~97 | 48~100 |
| 15 | 64~100 | 41~100 | ||
| 30 | 70~96 | 79~100 | ||
| Ⅳ类诊断检测仪 | ||||
| ≥2个导联 | 中等质量 | 5 | 75~100 | 43~100 |
| 15 | 67~98 | 50~100 | ||
| 30 | 80~100 | 74~98 | ||
| 1个导联 | 中等质量 | 5 | 27~100 | 67~100 |
| 15 | 39~100 | 32~100 | ||
| 30 | 18~100 | 29~100 | ||
| 柏林问卷 | 低质量 | 5 | 37~93 | 17~95 |
| 15 | 40~83 | 20~97 | ||
| 30 | 17~87 | 37~77 | ||
| ESS量表 | 低质量 | 5 | 24~96 | 29~89 |
| 15 | 21~50 | 43~83 | ||
| 30 | 36~50 | 70~79 | ||
| STOP-BANG量表 | 低质量 | 5 | 36~97 | 18~89 |
| 15 | 44~99 | 11~77 | ||
| 30 | 56~100 | 11~74 |
4 老年SAS诊断标准及病情分度
4.1 老年OSA诊断标准
满足下述(1)+(2)或(3)可诊断为OSA[32]。(1)出现以下至少1项:①患者主诉为困倦、非恢复性睡眠、乏力或失眠;②因憋气或喘息从睡眠中醒来;③同寝室或其他目击者报告患者在睡眠期间存在习惯性打鼾、呼吸中断或二者皆有;④已确诊高血压、心境障碍、认知功能障碍、冠心病、脑血管疾病、充血性心力衰竭、心房颤动或2型糖尿病。(2)PSG或者HSAT证实:PSG显示每小时睡眠期间,或HSAT每小时监测期间,发生阻塞型为主的呼吸事件(包括阻塞型呼吸暂停、混合型呼吸暂停、阻塞型低通气和呼吸努力相关性觉醒)≥5次/h。(3)PSG或者HSAT证实:PSG显示每小时睡眠期间,或HSAT每小时监测期间,发生阻塞型为主的呼吸事件(包括阻塞型呼吸暂停、混合型呼吸暂停、阻塞型低通气和呼吸努力相关性觉醒)≥15次/h。
4.2 老年CSA诊断标准
老年CSA诊断标准包括各类型CSA的诊断[32]。
4.2.1 伴陈施呼吸CSA
满足(1)或(2)+(3)+(4)。(1)临床症状(1个或多个):困倦;睡眠起始或维持困难,频繁从睡眠中醒来或非恢复性睡眠;因气促而憋醒;打鼾;他人目击的呼吸暂停。(2)充血性心力衰竭、心房颤动/心房扑动或神经性疾病。(3)PSG:中枢型呼吸暂停/低通气事件≥5次/h;中枢型呼吸暂停和低通气事件占总呼吸暂停低通气事件的50%以上;通气模式符合陈施呼吸诊断标准。(4)疾病不能用其他现有睡眠疾病、药物或药物性疾病解释。
4.2.2 疾病所致不伴陈施呼吸CSA
满足(1)+(2)+(3)。(1)临床症状(1个或多个):困倦;睡眠起始或维持困难,频繁从睡眠中醒来或非恢复性睡眠;因气促而憋醒;打鼾;他人目击的呼吸暂停。(2)PSG:中枢型呼吸暂停/低通气事件≥5次/h;中枢型呼吸暂停和低通气事件占总呼吸暂停低通气事件的50%以上;无陈施呼吸。(3)疾病属于全身或神经系统疾病的合并症,与药物或药物性疾病无关。
4.2.3 高原性周期性呼吸致CSA
满足(1)+(2)+(3)+(4)。(1)近期进入高海拔地区。(2)临床症状(1个或多个):困倦;睡眠起始或维持困难,频繁从睡眠中醒来或非恢复性睡眠;因气促而憋醒;打鼾;他人目击的呼吸暂停。(3)症状上属于高原性周期性呼吸,或PSG显示非快速眼球运动睡眠期反复发生中枢型呼吸暂停/低通气事件≥5次/h。(4)疾病不能以现有的睡眠疾病、全身疾病、神经系统疾病、药物或药物性疾病解释。
4.2.4 药物或物质致CSA
满足(1)+(2)+(3)+(4)+(5)。(1)患者正在服用阿片类药物或其他呼吸抑制剂。(2)临床症状(1个或多个):困倦;睡眠起始或维持困难,频繁从睡眠中醒来或非恢复性睡眠;因气促而憋醒;打鼾;他人目击的呼吸暂停。(3)PSG:中枢型呼吸暂停/低通气事件≥5次/h;中枢型呼吸暂停和低通气事件占总呼吸暂停低通气事件的50%以上;无陈施呼吸。(4)疾病的发生属于服用阿片类药物或呼吸抑制剂的结果,药物与呼吸暂停之间为因果关系。(5)疾病不能以现有的睡眠疾病、神经系统疾病或服用其他药物解释。
4.2.5 原发性CSA
满足(1)+(2)+(3)+(4)。(1)临床症状(1个或多个):困倦;睡眠起始或维持困难,频繁从睡眠中醒来或非恢复性睡眠;因气促而憋醒;打鼾;他人目击的呼吸暂停。(2)PSG:中枢型呼吸暂停/低通气事件≥5次/h;中枢型呼吸暂停和低通气事件占总呼吸暂停低通气事件的50%以上;无陈施呼吸。(3)没有日间或夜间肺泡低通气的证据。(4)疾病不能以另一现患睡眠障碍、内科或神经系统疾病、药物或物质使用来解释。
4.2.6 治疗相关性CSA
满足(1)+(2)+(3)。(1)诊断性PSG显示:睡眠中以阻塞型为主的异常呼吸事件≥5次/h。(2)使用无备用呼吸频率的气道正压设备治疗期间,PSG显示阻塞型呼吸暂停事件显著消除后,持续存在或新出现中枢型呼吸暂停或低通气,伴以下所有情况:①PSG显示中枢型呼吸暂停/低通气事件≥5次/h;②中枢型呼吸暂停和低通气事件占总呼吸暂停低通气事件的50%以上。(3)中枢型呼吸暂停不能用其他中枢性睡眠呼吸暂停疾病解释。
4.3 老年SAS病情分度
5 老年SAS评估流程
5.1 OSA评估流程
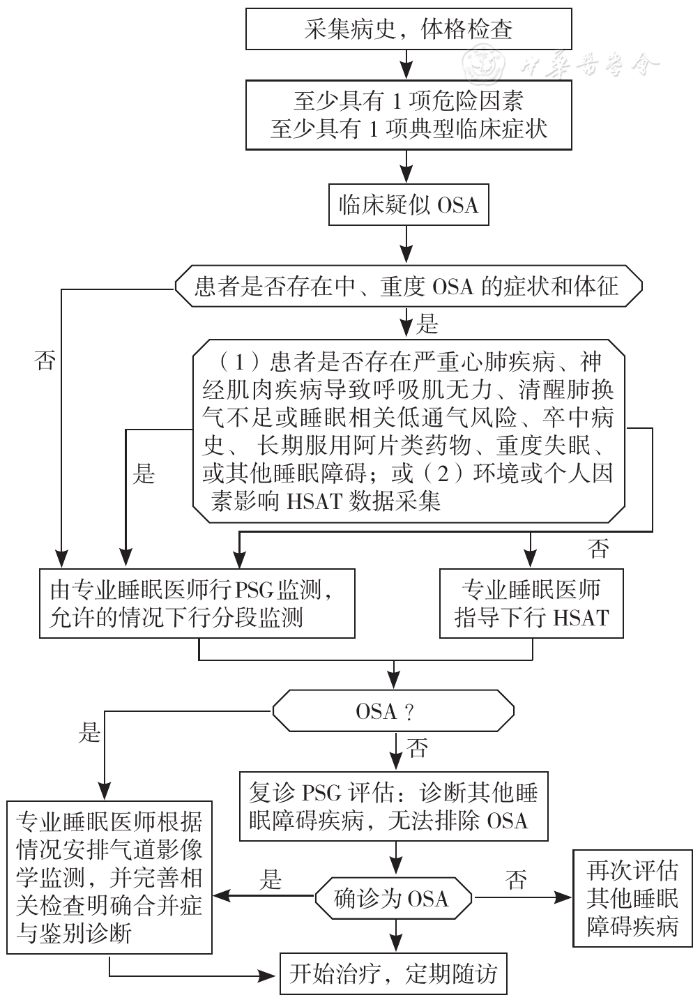
OSA评估主要依据病史采集、体格检查、危险因素、PSG或HSAT结果明确诊断,并评估合并症及鉴别诊断,具体流程见图1。
Figure 1
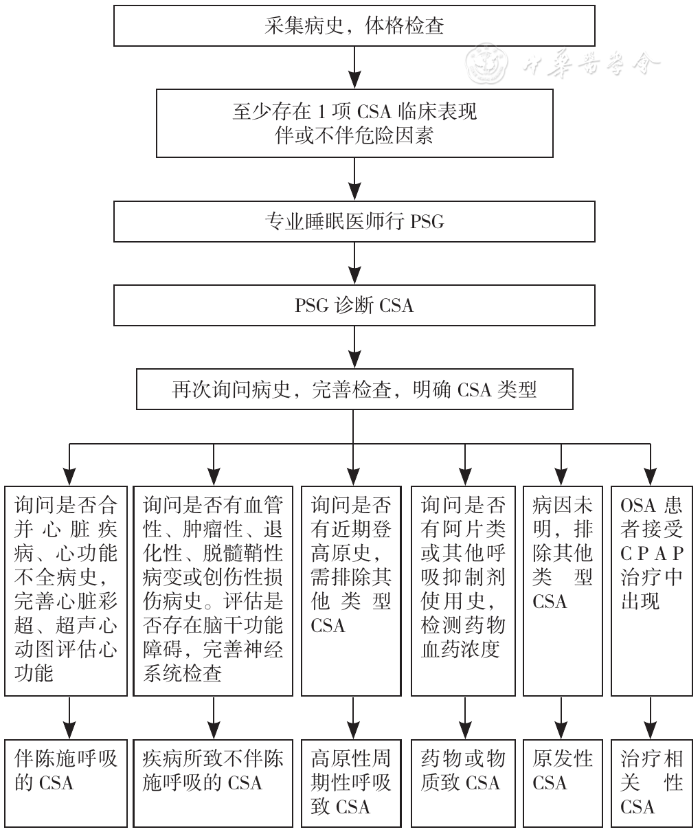
5.2 CSA评估流程
CSA评估主要依据病史采集、体格检查、危险因素、PSG结果,根据病史及相关检查确定CSA类型,指导疾病治疗,具体流程见图2。
Figure 2
6 老年SAS鉴别诊断
老年SAS需要鉴别引起打鼾、日间嗜睡、夜间呼吸困难的疾病,内科疾病或神经肌肉疾病相关的睡眠低通气疾病及其他相关睡眠疾病。
6.1 单纯鼾症
夜间有不同程度打鼾,AHI<5次/h,日间无症状。
6.2 上气道阻力综合征
夜间可出现不同频度、程度打鼾,虽上气道阻力增高,但AHI<5次/h,日间嗜睡或疲劳,试验性无创通气治疗有效则支持诊断。
6.3 肥胖低通气综合征
过度肥胖(BMI>30 kg/m2),清醒时CO2潴留,PaCO2>45 mm Hg,多数患者合并OSA[35]。
6.4 睡眠相关肺泡低通气
患者PSG或者HAST显示反复SaO2下降,但无明确气流阻塞。动脉血(或替代监测方法)PaCO2升高且>55 mm Hg持续时间≥10 min,或睡眠期动脉血(或替代监测方法)PaCO2较清醒仰卧位增高≥10 mm Hg并且>50 mm Hg持续时间≥10 min可诊断[36]。需要注意,如果睡眠期存在明确呼吸暂停或低通气,则应诊断OSA或在OSA基础上增加睡眠相关低通气的评估。
6.5 发作性睡病
主要临床表现为难以控制的白天嗜睡、发作性猝倒、睡眠瘫痪和睡眠幻觉,多在青少年起病,主要诊断依据为多次睡眠潜伏期试验时异常的快速眼球运动睡眠[37]。鉴别时应注意询问发病年龄、主要症状及PSG结果,同时应注意该病与OSA合并的可能性很大,应考虑继发性发作性睡病的可能,临床上不可漏诊。
6.6 不宁腿综合征和睡眠周期性肢体运动障碍
不宁腿综合征患者日间犯困,晚间强烈腿动需求,常伴异样不适感,安静或卧位时严重,活动时缓解,夜间入睡前加重,主要通过患者病史及临床症状诊断,PSG可作为鉴别其他睡眠疾病的重要辅助检查[38]。睡眠周期性肢体运动障碍的PSG有典型的周期性腿动,应和睡眠呼吸事件相关的腿动鉴别。后者经呼吸机治疗后常可消失。通过详细向患者及同室睡眠者询问患者睡眠病史,结合查体和PSG结果可以鉴别。
6.7 惊恐发作
夜间惊恐发作是在睡眠中出现喘气和窒息的症状,与SAS的憋气症状相似。老年人中睡眠困扰因素常导致广泛性焦虑和惊恐发作。夜间惊恐发作患者夜间PSG不显示SAS特征性的低通气或低SaO2模式[39]。惊恐发作的频率较低,伴有强烈的自主觉醒,无过度困倦,OSA患者通常无惊恐发作病史。
6.8 失眠及药物或其他物质所致的嗜睡
老年人易出现睡眠节律紊乱和夜间片段睡眠,失眠药物在老年人中使用较为常见,常导致日间疲劳、过度嗜睡及小睡次数增多等相应的临床症状。使用药物/物质的患者,如有与SAS一致的症状和体征,应给予确认。PSG不作为常规检查,但PSG可排除其他睡眠疾病[40]。
6.9 昼夜节律紊乱
睡眠时相前移综合征和不规律睡眠——觉醒节律障碍是老年人两种常见的疾病。睡眠日志有助于诊断和监测治疗反应[41]。诊断不明确或疑有其他睡眠障碍,需使用PSG进行鉴别。
6.10 快速眼球运动睡眠行为障碍(RBD)
RBD是老年人中常见的一种睡眠疾病,其特点是患者在快速眼球运动睡眠出现各种与梦境高度吻合的行为,可能会伤害自己或他人。其非运动症状及特点为轻度认知功能障碍,且PSG的肌电监测显示在R期肌肉迟缓丧失[42]。一些重度OSA患者可能会出现与RBD相似的临床症状,OSA患者R期伴有肌肉迟缓丧失。RBD和OSA可以发生在同一患者,尤其是老年人,需要PSG确诊并排除其他情况。
7 老年SAS相关合并症
7.1 高血压
SAS是高血压发生和发展的重要的独立危险因素之一[43]。在日间血压正常的老年人群中SAS患者较非SAS患者发生夜间高血压的风险更高,且以舒张压升高为主。
7.2 脑卒中
老年人SAS与脑血管病密切相关。SAS既是脑卒中的危险因素又是脑卒中的结果。脑血管病变患者SAS发生率随年龄增长而增高[44]。
7.3 慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)
COPD与OSA并存的概率极高,两种疾病的发病率随年龄增长而增加。COPD合并OSA称为重叠综合征,此类患者较单纯OSA或COPD者更容易发生严重的与睡眠相关的低氧血症,更易引起肺动脉高压及发展为慢性肺源性心脏病[45]。
7.4 认知功能损伤
SAS影响认知功能,尤其是夜间低氧血症与认知功能受损关系密切,AHI增高与记忆力减退相关[46]。
7.5 阿尔茨海默病
SAS可能会使老年人患阿尔茨海默病的风险增加。SAS与阿尔茨海默病互为因果,长期SAS可导致正常人认知功能障碍,SAS引起的睡眠障碍也能促使阿尔茨海默病加重[47]。
7.6 帕金森病
中、重度帕金森病患者在清醒时常有阻塞性睡眠呼吸障碍。一些患者在夜间睡眠时可产生呼吸模式紊乱,伴有中枢型或阻塞型呼吸暂停。OSA也可能是帕金森病发病的独立危险因素[48],其可明显影响患者认知功能、运动功能及其他非运动症状等。
7.7 癫痫
SAS与癫痫相互影响。SAS可增加癫痫发作频率,加重癫痫症状及影响认知功能,同时癫痫会影响睡眠结构。癫痫患者更易出现噩梦、睡眠片段化、失眠、觉醒后疲倦与异态睡眠等。SAS患者罹患癫痫的风险明显增高[49]。
说明:本共识适用于各级医院从事睡眠呼吸疾病相关的临床医师、护理人员、技术人员对60岁以上老年人进行睡眠呼吸暂停评估。
共识专家委员会名单(按汉语拼音排序):陈开兵(甘肃中医药大学附属医院)、陈兴良(四川省第四人民医院)、陈宇洁(四川省第四人民医院)、董西林(西安交通大学第二附属医院)、董霄松(北京大学人民医院)、杜延玲(延安大学附属医院)、高莹卉(北京大学国际医院)、韩芳(北京大学人民医院)、韩继明(延安大学医学院)、何沁泽(四川省第四人民医院)、贺波(榆林市第二医院)、胡克(武汉大学人民医院)、李建华(解放军总医院第二医学中心)、李庆云(上海交通大学医学院附属瑞金医院)、李瑶(四川省第四人民医院)、李勇(四川省第四人民医院)、林俊岭(首都医科大学附属北京朝阳医院)、刘霖(解放军总医院第二医学中心)、刘清源(解放军总医院第二医学中心)、吕东升(内蒙古自治区第三医院)、吕云辉(云南省第一人民医院)、欧琼(广东省人民医院)、钱小顺(解放军总医院第二医学中心)、王慧玲(邯郸市中心医院)、王玮(中国医科大学附属第一医院)、王晓成(榆林市第二医院)、王怡(四川省第四人民医院)、徐伟豪(广东省人民医院)、杨凌麟(四川省第四人民医院)、俞红霞(北京大学国际医院)、张桂芝(解放军总医院第二医学中心)、张立(四川省第四人民医院)、赵力博(解放军总医院第二医学中心)、周长喜(解放军总医院第二医学中心)
共识撰写者名单:陈宇洁(四川省第四人民医院)、韩芳(北京大学人民医院)、钱小顺(解放军总医院第二医学中心)、刘霖(解放军总医院第二医学中心)、王怡(四川省第四人民医院)、杨凌麟(四川省第四人民医院)
1.睡眠呼吸暂停(sleep apnea,SA):睡眠中鼻腔温度传感器、气道正压(PAP)设备气流(或替代传感器)较事件前基线水平下降≥90%,且持续时间≥10 s。
参考文献
Obstructive sleep apnea is a common disorder in the population——a review on the epidemiology of sleep apnea
[J].
Estimation of the global prevalence and burden of obstructive sleep apnoea:a literature-based analysis
[J].
Obstructive sleep apnea in developmental age. A narrative review
[J].
Principles of practice parameters for the treatment of sleep disordered breathing in the elderly and frail elderly:the consensus of the International Geriatric Sleep Medicine Task Force
[J].
Clinical practice guideline on management of sleep disorders in the elderly
[J].
Predicting sleep disordered breathing in outpatients with suspected OSA
[J].
Definition,discrimination,diagnosis and treatment of central breathing disturbances during sleep
[J].
成人阻塞性睡眠呼吸暂停基层诊疗指南(2018年)
[J].
Possible association between TMD and OSA
[J].
Diagnosis and management of central sleep apnea syndrome
[J].
Prevalence,risk factors,outcomes,and treatment of obstructive sleep apnea in patients with cerebrovascular disease:a systematic review
[J].
Absence of typical symptoms and comorbidities in patients with central sleep apnea
[J].
中国成人多导睡眠监测技术操作规范及临床应用专家共识
[J].
Diagnosis of obstructive sleep apnea in adults:a clinical practice guideline from the American College of Physicians
[J].
Clinical practice guideline for diagnostic testing for adult obstructive sleep apnea:an American academy of sleep medicine clinical practice guideline
[J].
Portable monitoring for the diagnosis of OSA
[J].
Limits of the Epworth Sleepiness Scale in older adults
[J].
The STOP-BANG questionnaire:reliability and validity of the Persian version in sleep clinic population
[J].
Screening commercial drivers for obstructive sleep apnea:translation and validation of Serbian version of Berlin Questionnaire
[J].
认知功能损害患者睡眠障碍评估和管理的专家共识
[J].
卒中相关睡眠障碍评估与管理中国专家共识
[J].
Manual evaluation of the diaphragm muscle
[J].
Usefulness of pulse transit time in the assessment of children with obstructive sleep apnoea
[J].
A comparative study of readings by portable monitor and polysomnography (PSG) in patients of sleep apnea syndrome (SAS)
[J].
Evaluation of five different questionnaires for assessing sleep apnea syndrome in a sleep clinic
[J].
International classification of sleep disorders-third edition:highlights and modifications
[J].
Clinical practice guidelines for sleep disorders
[J].
Evaluation and management of obesity hypoventilation syndrome. An official American thoracic society clinical practice guideline
[J].
Chronic hypoventilation syndromes and sleep-related hypoventilation
[J].
European guideline and expert statements on the management of narcolepsy in adults and children
[J].
New concepts in the management of restless legs syndrome
[J].
Is nocturnal panic a distinct disease category? Comparison of clinical characteristics among patients with primary nocturnal panic,daytime panic,and coexistence of nocturnal and daytime panic
[J].
European guideline for the diagnosis and treatment of insomnia
[J].
Circadian rhythm sleep-wake disorders
[J].
Relationship between OSA and hypertension
[J].
EAN/ERS/ESO/ESRS statement on the impact of sleep disorders on risk and outcome of stroke
[J].
COPD-OSA overlap syndrome:evolving evidence regarding epidemiology,clinical consequences,and management
[J].
Effects of obstructive sleep apnea and CPAP on cognitive function
[J].
Risk of Alzheimer's disease in obstructive sleep apnea syndrome:amyloid-β and tau imaging
[J].
The interaction between obstructive sleep apnea and Parkinson's disease:possible mechanisms and implications for cognitive function
[J].
Epilepsy and sleep-related breathing disturbances
[J].
AASM scoring manual updates for 2017 (version 2.4)
[J].