Page 76 - 2022-26-中国全科医学
P. 76
http://www.chinagp.net E-mail:zgqkyx@chinagp.net.cn ·3273·
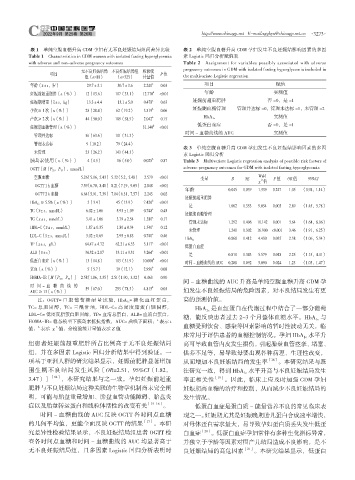
表 1 单纯空腹血糖升高 GDM 孕妇有无不良妊娠结局组间差异比较 表 2 单纯空腹血糖升高 GDM 孕妇发生不良妊娠结影响因素的多因
Table 1 Characteristics in GDM women with isolated fasting hyperglycemia 素 Logistic 回归分析赋值表
with adverse and non-adverse pregnancy outcomes Table 2 Assignment for variables possibly associated with adverse
pregnancy outcomes in GDM with isolated fasting hyperglycemia included in
无不良妊娠结局 不良妊娠结局组 检验统
项目 P 值
组(n=88) (n=323) 计量值 the multivariate Logistic regression
年龄( ±s,岁) 29.7±3.1 30.7±3.6 2.240 a 0.03 项目 赋值
妊娠前超重肥胖〔n(%)〕 12(13.6) 107(33.1) 12.770 b <0.01 年龄 实测值
妊娠期增重( ±s,kg) 13.3±4.4 13.1±5.0 0.478 a 0.63 妊娠前超重肥胖 否 =0,是 =1
孕次≥ 1 次〔n(%)〕 25(28.4) 62(19.2) 3.519 b 0.06 妊娠期血糖管理 管理并达标 =0,管理未达标 =1,未管理 =2
产次≥ 2 次〔n(%)〕 44(50.0) 189(58.5) 2.042 b 0.15 HbA 1c 实测值
妊娠期血糖管理〔n(%)〕 31.140 b <0.01 低蛋白血症 否 =0,是 =1
时间 - 血糖曲线的 AUC 实测值
管理并达标 56(63.6) 101(31.3)
管理未达标 9(10.2) 79(24.4)
表 3 单纯空腹血糖升高 GDM 孕妇发生不良妊娠结影响因素的多因
未管理 23(26.2) 143(44.3) 素 Logistic 回归分析
胰岛素使用〔n(%)〕 4(4.5) 16(5.0) 0.025 b 0.87 Table 3 Multivariate Logistic regression analysis of possible risk factors of
OGTT〔M(P 25 ,P 75 ),mmol/L〕 adverse pregnancy outcomes for GDM with isolated fasting hyperglycemia
空腹血糖 5.26(5.16,5.43) 5.32(5.2,5.48) 2.579 <0.01 变量 B SE Wald P 值 OR 值 95%CI
2
χ 值
OGTT 1 h 血糖 7.59(6.70,8.40) 8.21(7.19,9.05) 2.848 <0.01
年龄 0.045 0.039 1.339 0.247 1.05 (0.98,1.14)
OGTT 2 h 血糖 6.64(5.91,7.39) 7.04(6.31,7.57) 2.243 0.02
妊娠前超重肥胖
HbA 1c ≥ 5.5%〔n(%)〕 3(3.4) 45(13.9) 7.420 b <0.01
是 1.062 0.353 9.054 0.003 2.89 (1.45,5.78)
TC( ±s,mmol/L) 6.02±1.06 5.93±1.09 0.748 a 0.45
妊娠期血糖管理
TG( ±s,mmol/L) 3.41±1.06 3.79±2.54 1.380 a 0.17
管理未达标 1.292 0.406 10.142 0.001 3.64 (1.64,8.06)
HDL-C( ±s,mmol/L) 1.87±0.35 1.80±0.34 1.540 a 0.12
未管理 1.241 0.302 16.900 <0.001 3.46 (1.91,6.25)
LDL-C( ±s,mmol/L) 3.02±0.69 2.95±0.83 0.740 a 0.46
HbA 1c 0.868 0.412 4.430 0.035 2.38 (1.06,5.34)
TP( ±s,g/L) 64.47±4.72 62.21±6.33 3.117 a <0.01
低蛋白血症
ALB( ±s) 34.32±2.07 33.11±3.31 3.264 a <0.01
是 0.810 0.343 5.579 0.018 2.25 (1.15,4.41)
低蛋白血症〔n(%)〕 13(14.8) 103(31.9) 10.000 b <0.01
时间 - 血糖曲线的 AUC 0.208 0.092 5.090 0.024 1.23 (1.03,1.47)
贫血〔n(%)〕 5(5.7) 39(12.1) 2.956 b 0.08
HOMA-IR〔M(P 25 ,P 75 )〕 2.58(1.86,3.35) 2.51(1.90,3.32) 0.463 0.90
间 - 血糖曲线的 AUC 升高是单纯空腹血糖升高 GDM 孕
时间 - 血糖曲线的 59(67.0) 253(78.3) 4.815 b 0.03
AUC ≥ 13〔n(%)〕 妇发生不良妊娠结局的危险因素,对不良结局发生有更
注:OGTT= 口 服 葡 萄 糖 耐 量 试 验,HbA 1c = 糖化血红蛋白, 高的预测价值。
TC= 总 胆 固 醇,TG= 三 酰 甘 油,HDL-C= 高 密 度 脂 蛋 白 胆 固 醇, HbA 1c 是血红蛋白在代谢过程中结合了一部分葡萄
LDL-C= 低密度脂蛋白胆固醇,TP= 血清总蛋白,ALB= 血清白蛋白, 糖,能反映患者过去 2~3 个月整体血糖水平。HbA 1c 与
a
HOMA-IR= 稳态模型下胰岛素抵抗指数,AUC= 曲线下面积; 表示 t
2
b
值, 表示 χ 值,余检验统计量值表示 Z 值 血糖受到饮食、感染等因素影响的暂时性波动无关,临
床常用于评估患者的血糖控制情况。孕妇 HbA 1c 水平升
组患者妊娠前超重肥胖所占比例高于无不良妊娠结局 高可导致血管内皮发生损伤,引起胎盘血管痉挛、堵塞、
组,并在多因素 Logistic 回归分析结果中得到验证。一 供养不足等,易导致母婴出现各种病理、生理性改变,
项基于亚洲人群的研究结果显示,妊娠前肥胖显著增加 从而增加不良妊娠结局的发生率 [18] 。本研究结果与既
围生期不良结局发生风险〔OR=2.51,95%CI(1.82, 往研究一致,得到 HbA 1c 水平升高与不良妊娠结局发生
3.47)〕 [14] ,本研究结果与之一致。孕妇妊娠前超重 率正相关性 [19] 。因此,临床上应及时加强 GDM 孕妇
肥胖与不良妊娠结局这种关联的生物学机制尚未完全阐 妊娠期高血糖的治疗和控制,从而减少不良妊娠结局的
明,可能与胎盘重量增加、胎盘血管功能障碍、胎盘炎 发生情况。
症以及胎盘转运蛋白和线粒体活性的改变有关 [15-16] 。 低蛋白血症是蛋白质 - 能量营养不良的常见临床表
时间 - 血糖曲线的 AUC 反映 OGTT 各时间点血糖 现之一。妊娠期尤其是妊娠晚期胎儿蛋白合成速率增快,
的几何平均值,更能全面反映 OGTT 的结果 [17] 。本研 对母体蛋白需求量大,易导致孕妇蛋白质丢失发生低蛋
究差异性检验结果显示,不良妊娠结局组患者 OGTT 检 白血症 [20] 。低蛋白血症孕妇常伴有多种生化指标异常,
查各时间点血糖和时间 - 血糖曲线的 AUC 均显著高于 并独立于孕龄等因素对围产儿结局造成不良影响,是不
无不良妊娠结局组,且多因素 Logistic 回归分析表明时 良妊娠结局的高危因素 [21] 。本研究结果显示,低蛋白